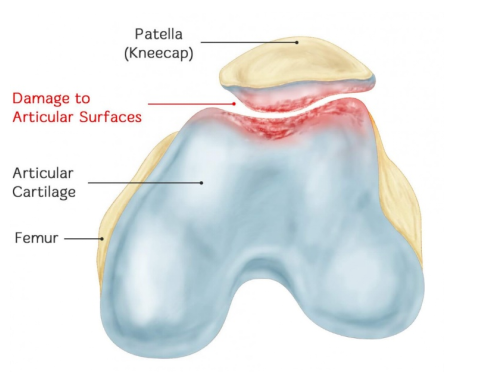
کشکک زانو که معمولاً به عنوان کاسه زانو شناخته میشود، استخوانی کنجدی است که در تاندون چهار سر ران تشکیل میشود و همچنین بزرگترین استخوان کنجدی در بدن است. این استخوان صاف و به شکل ارزن است، در زیر پوست قرار دارد و به راحتی قابل لمس است. این استخوان در بالا پهن و به سمت پایین نوک تیز است، با جلوی خشن و پشت صاف. میتواند به بالا و پایین، چپ و راست حرکت کند و از مفصل زانو محافظت کند. پشت کشکک زانو صاف و پوشیده از غضروف است و به سطح کشکک استخوان ران متصل میشود. جلوی آن خشن است و تاندون چهار سر ران از آن عبور میکند.
کندرومالاسی کشکک زانو یک بیماری شایع مفصل زانو است. در گذشته این بیماری در افراد میانسال و مسن شایع بود. اکنون با رواج ورزش و تناسب اندام، این بیماری در بین جوانان نیز میزان ابتلای بالایی دارد.
۱. معنی و علت واقعی کندرومالاسی کشکک زانو چیست؟
نرمی کشکک زانو (CMP) نوعی آرتروز مفصل کشکک زانو است که در اثر آسیب مزمن به سطح غضروف کشکک زانو ایجاد میشود و باعث تورم، ترک خوردن، شکستن، فرسایش و ریزش غضروف میشود. در نهایت، غضروف کندیل استخوان ران مقابل نیز دچار همان تغییرات پاتولوژیک میشود. معنای واقعی CMP این است: تغییر پاتولوژیک نرم شدن غضروف کشکک زانو وجود دارد و همزمان علائم و نشانههایی مانند درد کشکک زانو، صدای اصطکاک کشکک زانو و آتروفی عضله چهار سر ران نیز وجود دارد.
از آنجایی که غضروف مفصلی عصبدهی عصبی ندارد، مکانیسم درد ناشی از کندرومالاسی هنوز مشخص نیست. CMP نتیجه اثرات ترکیبی عوامل متعدد است. عوامل مختلفی که باعث تغییر در فشار مفصل پاتلوفمورال میشوند، علل خارجی هستند، در حالی که واکنشهای خودایمنی، دیستروفی غضروف و تغییرات فشار داخل استخوانی، علل داخلی کندرومالاسی کشکک زانو هستند.
II. مهمترین ویژگی کندرومالاسی کشکک زانو، تغییرات پاتولوژیک خاص آن است. از منظر تغییرات پاتولوژیک، کندرومالاسی کشکک زانو چگونه درجه بندی میشود؟
اینسال چهار مرحله پاتولوژیک CMP را شرح داد: مرحله اول نرم شدن غضروف ناشی از ادم، مرحله دوم به دلیل ترک در ناحیه نرم شده، مرحله سوم قطعه قطعه شدن غضروف مفصلی؛ مرحله چهارم به تغییرات فرسایشی آرتروز و نمایان شدن استخوان زیر غضروفی روی سطح مفصلی اشاره دارد.
سیستم درجهبندی Outerbridge برای ارزیابی ضایعات غضروف مفصلی کشکک زانو تحت مشاهده مستقیم یا آرتروسکوپی مفیدترین روش است. سیستم درجهبندی Outerbridge به شرح زیر است:
درجه یک: فقط غضروف مفصلی نرم شده است (نرم شدن غضروف بسته). این حالت معمولاً نیاز به بازخورد لمسی با یک پروب یا ابزار دیگر برای ارزیابی دارد.
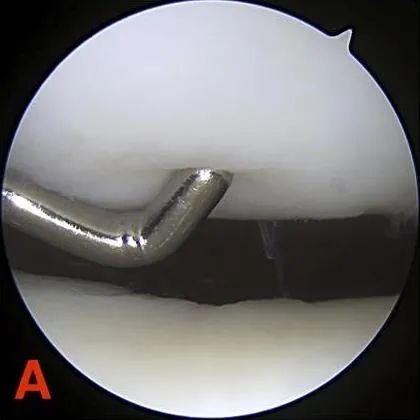
درجه دو: نقصهای جزئی با ضخامت کمتر از ۱.۳ سانتیمتر (۰.۵ اینچ) قطر یا رسیدن به استخوان زیر غضروفی.
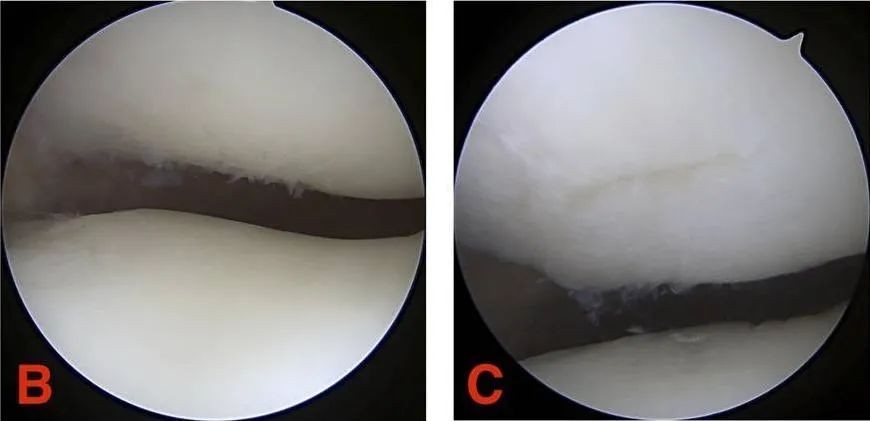
درجه III: شکاف غضروفی قطری بیش از ۱.۳ سانتیمتر (۱/۲ اینچ) دارد و تا استخوان زیر غضروفی امتداد یافته است.
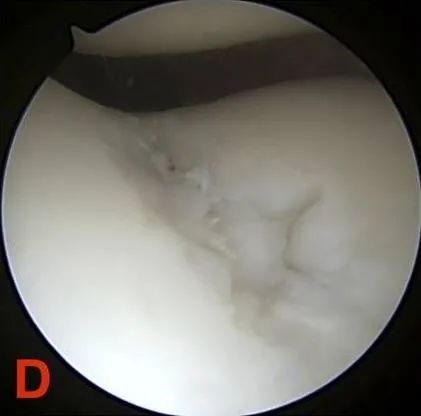
درجه چهارم: نمایان شدن استخوان زیر غضروف.
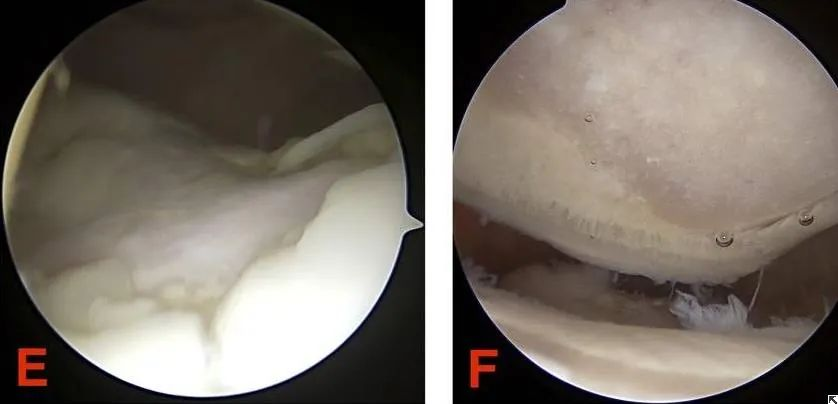
III. هم آسیبشناسی و هم درجهبندی، ماهیت کندرومالاسی کشکک زانو را منعکس میکنند. بنابراین، مهمترین علائم و معاینات برای تشخیص کندرومالاسی کشکک زانو چیست؟
تشخیص عمدتاً مبتنی بر درد پشت کشکک زانو است که ناشی از تست سایش کشکک زانو و تست اسکات تک پا است. تمرکز باید بر تشخیص این باشد که آیا آسیب منیسک و آرتروز تروماتیک همزمان وجود دارد یا خیر. با این حال، هیچ ارتباطی بین شدت کندرومالاسی کشکک زانو و علائم بالینی سندرم درد قدامی زانو وجود ندارد. ام آر آی روش تشخیصی دقیقتری است.
شایعترین علامت، درد مبهم پشت کشکک زانو و داخل زانو است که پس از فعالیت بدنی یا بالا و پایین رفتن از پلهها بدتر میشود.
معاینه فیزیکی، حساسیت آشکار در کشکک، اطراف کشکک، حاشیه کشکک و کشکک خلفی را نشان میدهد که ممکن است با درد لغزش کشکک و صدای اصطکاک کشکک همراه باشد. ممکن است افیوژن مفصلی و آتروفی عضله چهارسر ران وجود داشته باشد. در موارد شدید، خم شدن و باز شدن زانو محدود میشود و بیمار نمیتواند روی یک پا بایستد. در طول تست فشار کشکک، درد شدیدی در پشت کشکک وجود دارد که نشان دهنده آسیب غضروف مفصلی کشکک است که از اهمیت تشخیصی برخوردار است. تست اضطراب اغلب مثبت است و تست اسکات نیز مثبت است. هنگامی که زانو 20 تا 30 درجه خم میشود، اگر دامنه حرکت داخلی و خارجی کشکک از 1/4 قطر عرضی کشکک بیشتر شود، نشان دهنده نیمه دررفتگی کشکک است. اندازهگیری زاویه Q در خم شدن 90 درجه زانو میتواند مسیر حرکت غیرطبیعی کشکک را منعکس کند.
قابل اعتمادترین معاینه کمکی، MRI است که به تدریج جایگزین آرتروسکوپی شده و به یک وسیله غیرتهاجمی و قابل اعتماد برای CMP تبدیل شده است. معاینات تصویربرداری عمدتاً بر این پارامترها تمرکز دارند: ارتفاع کشکک (شاخص کاتون، PH)، زاویه شیار تروکلئار فمور (FTA)، نسبت سطح جانبی تروکلئار فمور (SLFR)، زاویه تطابق کشکک (PCA)، زاویه شیب کشکک (PTA)، که در میان آنها PH، PCA و PTA پارامترهای قابل اعتمادی از مفصل زانو برای تشخیص کمکی CMP اولیه هستند.
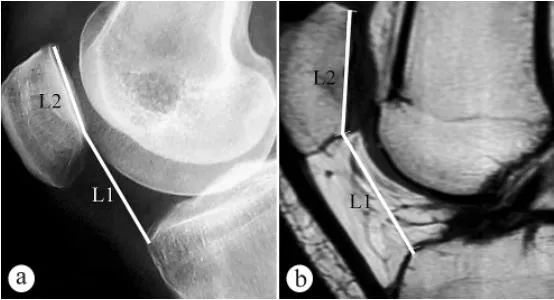
برای اندازهگیری ارتفاع کشکک زانو (شاخص کاتون، PH) از اشعه ایکس و MRI استفاده شد: الف. اشعه ایکس محوری در حالت ایستاده با تحمل وزن و زانوی خمیده در زاویه 30 درجه، ب. MRI در حالت خمیده در زاویه 30 درجه. L1 زاویه شیب کشکک زانو است که برابر با فاصله از پایینترین نقطه سطح مفصل پاتلوفمورال تا زاویه فوقانی قدامی کانتور پلاتوی تیبیا است، L2 طول سطح مفصل پاتلوفمورال است و شاخص کاتون = L1/L2.
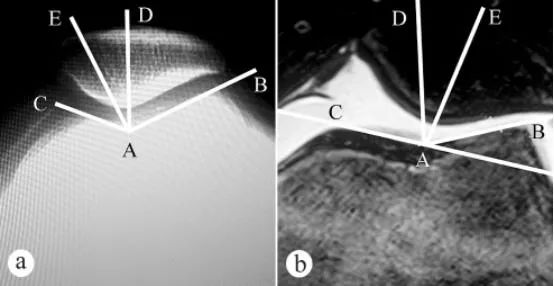
زاویه شیار تروکلئار فمور و زاویه تطابق کشکک (PCA) با استفاده از اشعه ایکس و MRI اندازهگیری شدند: الف. اشعه ایکس محوری با زانوی خمیده در زاویه 30 درجه در حالت ایستاده با تحمل وزن؛ ب. MRI با زانوی خمیده در زاویه 30 درجه. زاویه شیار تروکلئار فمور از دو خط تشکیل شده است، یعنی پایینترین نقطه A شیار تروکلئار فمور، بالاترین نقطه C سطح مفصلی تروکلئار داخلی و بالاترین نقطه B سطح مفصلی تروکلئار جانبی. ∠BAC زاویه شیار تروکلئار فمور است. زاویه شیار تروکلئار فمور بر روی تصویر محوری کشکک رسم شد و سپس نیمساز AD از ∠BAC رسم شد. سپس یک خط مستقیم AE از پایینترین نقطه A شیار تروکلئار فمور به عنوان مبدا تا پایینترین نقطه E تاج کشکک رسم شد. زاویه بین خط مستقیم AD و AE (∠DAE) زاویه تطابق کشکک زانو است.
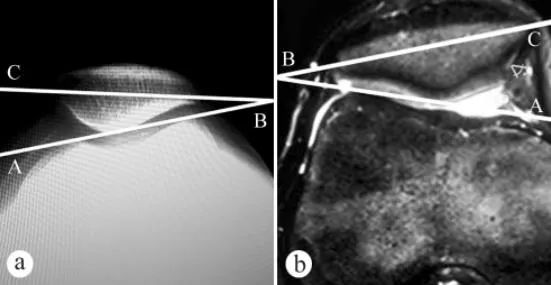
برای اندازهگیری زاویه انحراف کشکک زانو (PTA) از اشعه ایکس و MRI استفاده شد: الف. اشعه ایکس محوری در حالت ایستاده با تحمل وزن و زانوی خمیده در زاویه 30 درجه، ب. MRI در حالت زانوی خمیده در زاویه 30 درجه. زاویه انحراف کشکک زانو، زاویه بین خطی است که بالاترین نقاط کندیلهای داخلی و خارجی استخوان ران را به محور عرضی کشکک زانو، یعنی ∠ABC، متصل میکند.
تشخیص CMP در مراحل اولیه تا مراحل پیشرفته که از بین رفتن گسترده غضروف، از بین رفتن فضای مفصلی و اسکلروز استخوان زیر غضروفی مرتبط و تغییرات کیستیک مشهود است، با رادیوگرافی دشوار است. آرتروسکوپی میتواند به تشخیص قابل اعتمادی دست یابد زیرا تجسم بسیار خوبی از مفصل پاتلوفمورال ارائه میدهد. با این حال، هیچ ارتباط مشخصی بین شدت کندرومالاسی پاتلا و میزان علائم وجود ندارد. بنابراین، این علائم نباید اندیکاسیونی برای آرتروسکوپی باشند. علاوه بر این، آرتروگرافی، به عنوان یک روش تشخیصی تهاجمی و یک روش، معمولاً فقط در مراحل پیشرفته بیماری استفاده میشود. MRI یک روش تشخیصی غیرتهاجمی است که توانایی منحصر به فرد تشخیص ضایعات غضروفی و همچنین اختلالات داخلی غضروف را قبل از اینکه از بین رفتن مورفولوژیکی غضروف با چشم غیرمسلح قابل مشاهده باشد، نوید میدهد.
IV. کندرومالاسی کشکک زانو ممکن است برگشتپذیر باشد یا به آرتریت پاتلوفمورال پیشرفت کند. درمان محافظهکارانه مؤثر باید در مراحل اولیه بیماری به سرعت انجام شود. بنابراین، درمان محافظهکارانه شامل چه مواردی است؟
عموماً اعتقاد بر این است که در مراحل اولیه (مرحله I تا II)، غضروف کشکک هنوز قابلیت ترمیم دارد و باید درمان غیرجراحی مؤثر انجام شود. این درمان عمدتاً شامل محدودیت فعالیت یا استراحت و در صورت لزوم استفاده از داروهای ضدالتهاب غیراستروئیدی است. علاوه بر این، بیماران باید تحت نظر یک فیزیوتراپیست به ورزش تشویق شوند تا عضله چهارسر ران را تقویت کرده و پایداری مفصل زانو را افزایش دهند.
شایان ذکر است که در طول بیحرکتی، معمولاً از بریس زانو یا ارتز زانو استفاده میشود و تا حد امکان از تثبیت گچ اجتناب میشود، زیرا میتواند به راحتی منجر به آسیب ناشی از عدم استفاده از غضروف مفصلی شود؛ اگرچه درمان با بلوک میتواند علائم را تسکین دهد، اما هورمونها نباید استفاده شوند یا به مقدار کم استفاده شوند، زیرا سنتز گلیکوپروتئینها و کلاژن را مهار میکنند و بر ترمیم غضروف تأثیر میگذارند؛ هنگامی که تورم و درد مفصل به طور ناگهانی بدتر میشود، میتوان از کمپرس یخ استفاده کرد و فیزیوتراپی و کمپرس گرم را میتوان پس از ۴۸ ساعت اعمال کرد.
V. در بیماران در مراحل پیشرفته، توانایی ترمیم غضروف مفصلی ضعیف است، بنابراین درمان محافظهکارانه اغلب بیاثر است و درمان جراحی مورد نیاز است. درمان جراحی شامل چه مواردی است؟
موارد نیاز به جراحی عبارتند از: پس از چند ماه درمان محافظهکارانه دقیق، درد کشکک هنوز وجود دارد؛ اگر بدشکلی مادرزادی یا اکتسابی وجود داشته باشد، میتوان درمان جراحی را در نظر گرفت. اگر آسیب غضروف پل بیرونی III-IV رخ دهد، هرگز نمیتوان این نقص را با غضروف مفصلی واقعی پر کرد. در این زمان، تراشیدن ساده ناحیه آسیب غضروف با اضافه بار مزمن نمیتواند از روند تخریب سطح مفصلی جلوگیری کند.
روشهای جراحی عبارتند از:
(1) جراحی آرتروسکوپی یکی از روشهای مؤثر تشخیص و درمان کندرومالاسی کشکک زانو است. این روش میتواند مستقیماً تغییرات سطح غضروف را زیر میکروسکوپ مشاهده کند. در موارد خفیف، ضایعات فرسایشی کوچکتر روی غضروف مفصلی کشکک زانو را میتوان تراشید تا ترمیم تسریع شود.
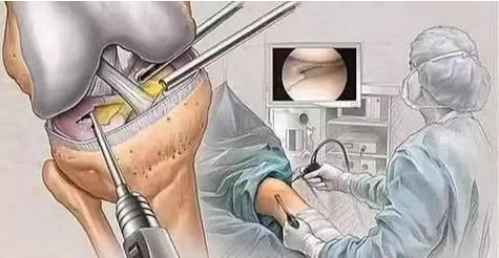

(2) بالا بردن کندیل خارجی استخوان ران؛ (3) برداشتن سطح غضروف کشکک. این جراحی برای بیمارانی که آسیب غضروفی کمی دارند انجام میشود تا ترمیم غضروف را تسریع کند؛ (4) برداشتن کشکک برای بیمارانی که آسیب شدید به سطح غضروف کشکک دارند انجام میشود.
زمان ارسال: ۱۵ نوامبر ۲۰۲۴










