آمادهسازی قبل از عمل و قرار دادن بیمار در موقعیت مناسب، همانطور که قبلاً برای تثبیت فریم خارجی از طریق مفصل توضیح داده شد.
جااندازی و تثبیت شکستگی داخل مفصلی:
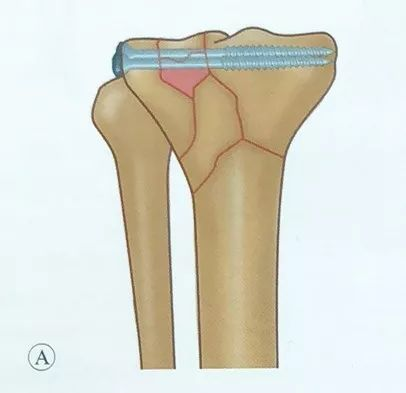
از جااندازی و تثبیت برشی محدود استفاده میشود. شکستگی سطح مفصلی تحتانی را میتوان مستقیماً از طریق برشهای کوچک قدامی-داخلی و قدامی-خارجی و برش جانبی کپسول مفصلی زیر منیسک مشاهده کرد.
کشش اندام آسیبدیده و استفاده از رباطها برای صاف کردن قطعات بزرگ استخوان، و فشردگی متوسط را میتوان با کندن و کندن به حالت اولیه برگرداند.
به بازیابی عرض پلاتوی تیبیا توجه کنید و هنگامی که نقص استخوانی در زیر سطح مفصلی وجود دارد، پس از برداشتن سطح مفصلی برای تنظیم مجدد آن، پیوند استخوان را برای پشتیبانی از سطح مفصلی انجام دهید.
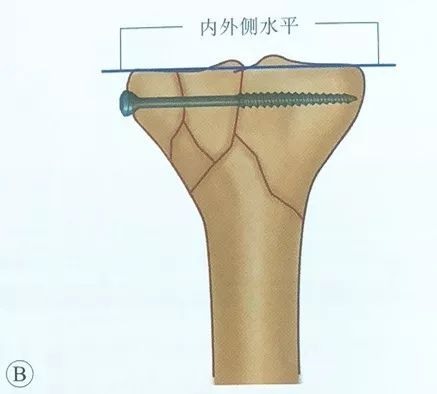
به ارتفاع سکوهای میانی و جانبی توجه کنید تا هیچ پلهای روی سطح مفصلی وجود نداشته باشد.
برای حفظ تنظیم مجدد، از تثبیت موقت با گیره تنظیم مجدد یا پین کیرشنر استفاده میشود.
قرار دادن پیچهای توخالی، پیچها باید موازی با سطح مفصلی و در استخوان زیر غضروفی قرار گیرند تا استحکام تثبیت افزایش یابد. برای بررسی پیچها باید فلوروسکوپی اشعه ایکس حین عمل انجام شود و هرگز پیچها را به داخل مفصل فرو نکنید.
جابجایی شکستگی اپیفیز:
کشش، طول و محور مکانیکی اندام آسیبدیده را بازیابی میکند.
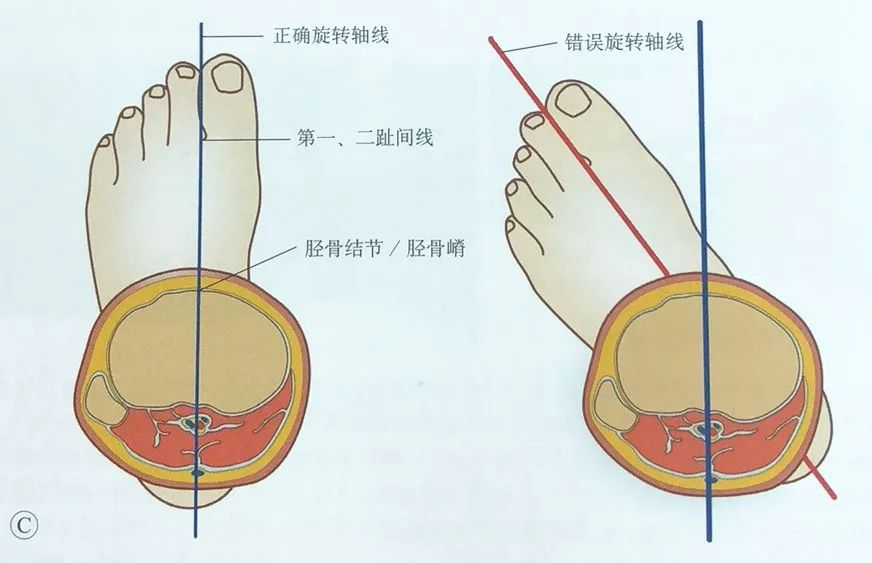
با لمس برجستگی تیبیا و قرار دادن آن بین انگشت اول و دوم پا، دقت میشود تا جابجایی چرخشی اندام آسیبدیده اصلاح شود.
قرار دادن حلقه پروگزیمال
محدوده مناطق امن برای قرار دادن سیم کششی در صفحه تیبیا:
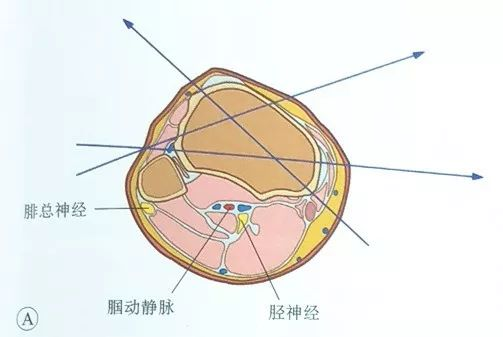
شریان پوپلیتئال، ورید پوپلیتئال و عصب تیبیال از خلف تیبیا و عصب پرونئال مشترک از خلف سر فیبولا عبور میکنند. بنابراین، هم ورود و هم خروج سوزن باید در قدام صفحه تیبیا انجام شود، یعنی سوزن باید از قدام لبه داخلی تیبیا و از قدام لبه قدامی فیبولا وارد سوزن فولادی شده و از آن خارج شود.
در سمت خارجی، سوزن را میتوان از لبه قدامی فیبولا وارد کرد و از سمت قدامی داخلی یا از سمت داخلی خارج نمود؛ نقطه ورود داخلی معمولاً در لبه داخلی پلاتوی تیبیا و سمت قدامی آن است تا از عبور سیم کششی از بافت عضلانی بیشتر جلوگیری شود.
در مقالات گزارش شده است که نقطه ورود سیم کششی باید حداقل ۱۴ میلیمتر از سطح مفصلی فاصله داشته باشد تا از ورود سیم کششی به کپسول مفصلی و ایجاد آرتریت عفونی جلوگیری شود.
اولین سیم کششی را قرار دهید:
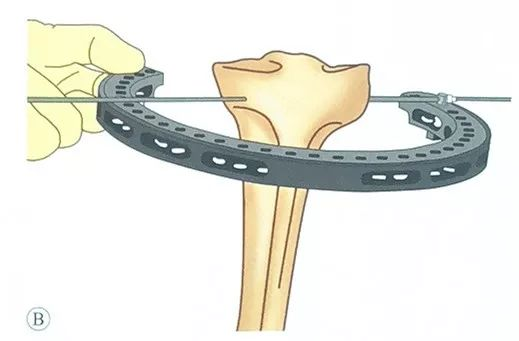
میتوان از یک سنجاق زیتونی استفاده کرد که از سنجاق قفلی روی نگهدارنده حلقه عبور داده میشود و سر زیتونی آن در قسمت بیرونی سنجاق قفلی باقی میماند.
دستیار موقعیت نگهدارنده حلقه را طوری حفظ میکند که موازی با سطح مفصلی باشد.
پین زیتونی را از بافت نرم و از میان پلاتوی تیبیا عبور دهید و مراقب باشید که جهت آن را کنترل کنید تا مطمئن شوید نقاط ورود و خروج در یک صفحه قرار دارند.
پس از خروج سوزن از پوست طرف مقابل، خروج آن را تا زمانی که سر زیتونی سوزن با سنجاق قفلی تماس پیدا کند، ادامه دهید.
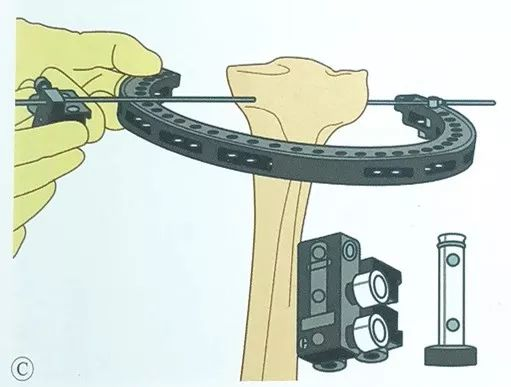
اسلاید گیره سیمی را در سمت مقابل نصب کنید و پین زیتونی را از اسلاید گیره سیمی عبور دهید.
مراقب باشید که در تمام طول عمل، پلاتوی تیبیا در مرکز قاب حلقهای قرار داشته باشد.
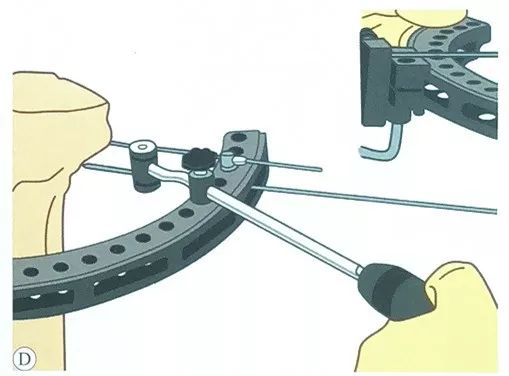
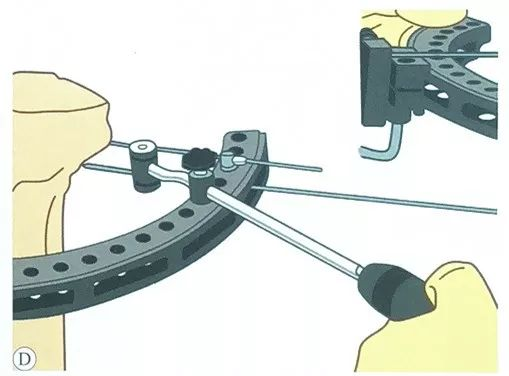
از طریق راهنما، یک سیم کششی دوم به صورت موازی، همچنین از طریق طرف مقابل اسلاید گیره سیم، قرار میگیرد.
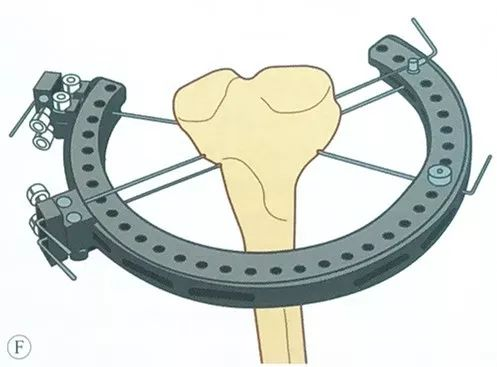
سیم کششی سوم را قرار دهید، باید تا حد امکان در محدوده ایمن با مجموعه سیم کششی قبلی قرار گیرد و با بزرگترین زاویه متقاطع شود، معمولاً دو مجموعه سیم فولادی میتوانند زاویه ۵۰ تا ۷۰ درجه داشته باشند.
پیش بار اعمال شده به سیم کششی: سفت کننده را کاملاً بکشید، نوک سیم کششی را از سفت کننده عبور دهید، دسته را فشار دهید، پیش بار حداقل 1200 نیوتن را به سیم کششی اعمال کنید و سپس قفل دسته L را اعمال کنید.
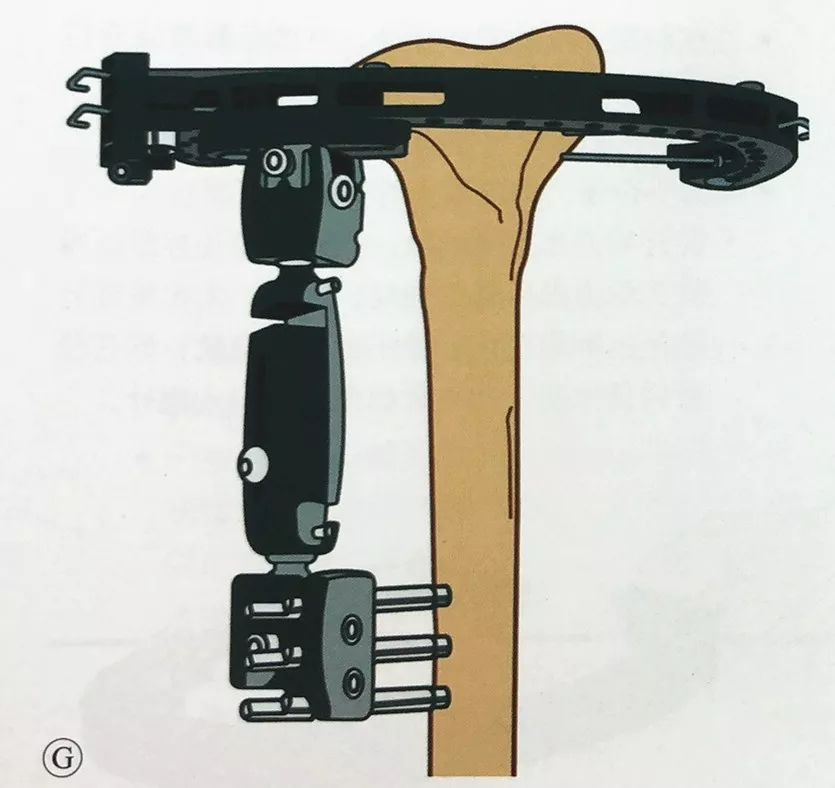
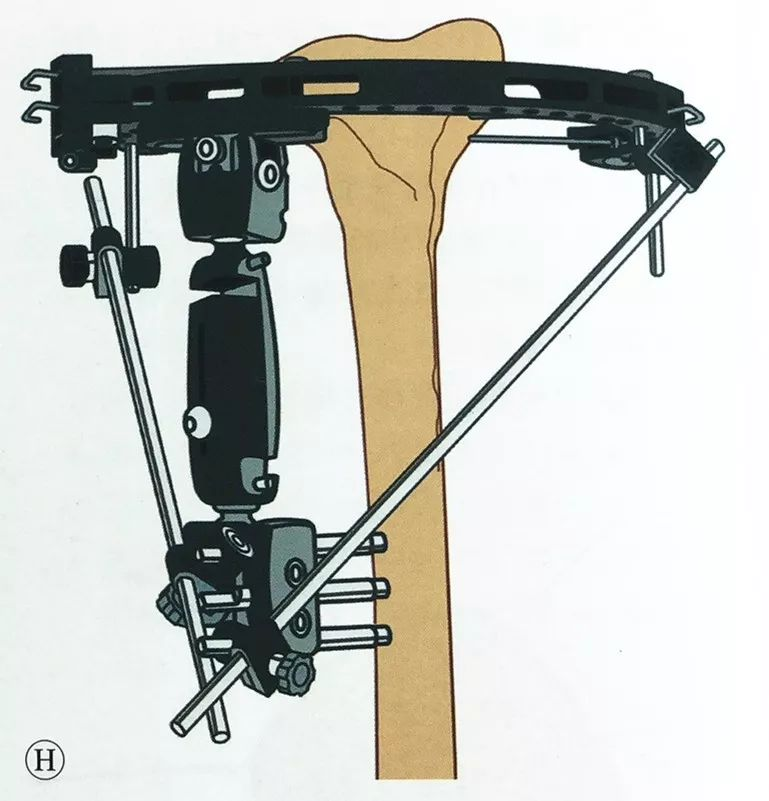
با استفاده از همان روش تثبیت خارجی در سراسر زانو که قبلاً توضیح داده شد، حداقل دو پیچ شانز را در انتهای تحتانی تیبیا قرار دهید، فیکساتور خارجی تک بازویی را وصل کنید و آن را به فیکساتور خارجی محیطی متصل کنید و قبل از تکمیل تثبیت، مجدداً تأیید کنید که متافیز و ساقه تیبیا در محور مکانیکی طبیعی و همترازی چرخشی قرار دارند.
در صورت نیاز به پایداری بیشتر، میتوان قاب حلقهای را با یک میله اتصال به بازوی تثبیت خارجی متصل کرد.
بستن محل برش
برش جراحی لایه به لایه بسته میشود.
مسیر سوزن با گاز استریل الکلی محافظت میشود.
مدیریت پس از عمل
سندرم فاسیال و آسیب عصبی
ظرف ۴۸ ساعت پس از آسیب، باید دقت شود تا وجود سندرم کمپارتمان فاسیایی مشاهده و تعیین شود.
اعصاب عروقی اندام آسیبدیده را با دقت مشاهده کنید. اختلال در خونرسانی یا از دست دادن پیشرونده عصبی باید به عنوان یک وضعیت اورژانسی به طور مناسب مدیریت شود.
توانبخشی عملکردی
در صورت عدم وجود آسیب یا بیماری همراه دیگر در محل، میتوان تمرینات عملکردی را در اولین روز پس از عمل شروع کرد. به عنوان مثال، انقباض ایزومتریک عضله چهار سر ران و حرکت غیرفعال زانو و حرکت فعال مچ پا.
هدف از فعالیتهای فعال و غیرفعال زودهنگام، دستیابی به حداکثر دامنه حرکتی مفصل زانو برای کوتاهترین زمان ممکن پس از جراحی است، یعنی دستیابی به حداکثر دامنه حرکتی مفصل زانو تا حد امکان در ۴ تا ۶ هفته. به طور کلی، جراحی میتواند به هدف بازسازی پایداری زانو دست یابد و امکان انجام زودهنگام فعالیتهای ورزشی را فراهم کند.
فعالیت. اگر تمرینات عملکردی به دلیل انتظار برای فروکش کردن تورم به تأخیر بیفتند، این امر برای بهبودی عملکردی مفید نخواهد بود.
تحمل وزن: تحمل وزن در مراحل اولیه معمولاً توصیه نمیشود، اما برای شکستگیهای داخل مفصلی طراحیشده، حداقل ۱۰ تا ۱۲ هفته یا دیرتر توصیه میشود.
بهبود زخم: بهبود زخم را ظرف ۲ هفته پس از جراحی به دقت زیر نظر داشته باشید. در صورت بروز عفونت زخم یا تأخیر در بهبود، باید در اسرع وقت مداخله جراحی انجام شود.
زمان ارسال: ۱۶ آگوست ۲۰۲۴










