خطاهای مربوط به بیمار و محل جراحی جدی و قابل پیشگیری هستند. طبق گزارش کمیسیون مشترک اعتباربخشی سازمانهای مراقبتهای بهداشتی، چنین خطاهایی میتواند تا ۴۱٪ از جراحیهای ارتوپدی/کودکان رخ دهد. برای جراحی ستون فقرات، خطای محل جراحی زمانی رخ میدهد که یک سگمنت یا لترالیزاسیون مهرهای نادرست باشد. خطاهای سگمنتی علاوه بر عدم رسیدگی به علائم و آسیبشناسی بیمار، میتوانند منجر به مشکلات پزشکی جدیدی مانند تخریب سریع دیسک یا بیثباتی ستون فقرات در سگمنتهای بدون علامت یا طبیعی شوند.
همچنین مسائل قانونی مرتبط با خطاهای سگمنتال در جراحی ستون فقرات وجود دارد و عموم مردم، سازمانهای دولتی، بیمارستانها و انجمنهای جراحان هیچ گونه تحملی برای چنین خطاهایی ندارند. بسیاری از جراحیهای ستون فقرات، مانند دیسککتومی، فیوژن، رفع فشار لامینکتومی و کیفوپلاستی، با استفاده از رویکرد خلفی انجام میشوند و موقعیتیابی مناسب مهم است. با وجود فناوری تصویربرداری فعلی، خطاهای سگمنتال هنوز هم رخ میدهند و میزان بروز آنها از 0.032٪ تا 15٪ در مقالات گزارش شده است. هیچ نتیجهگیری در مورد اینکه کدام روش تعیین محل دقیقتر است، وجود ندارد.
محققانی از دپارتمان جراحی ارتوپدی دانشکده پزشکی مونت سینای، ایالات متحده، یک مطالعه پرسشنامه آنلاین انجام دادند که نشان میدهد اکثریت قریب به اتفاق جراحان ستون فقرات تنها از چند روش محلیسازی استفاده میکنند و روشن شدن علل معمول خطا میتواند در کاهش خطاهای سگمنتال جراحی مؤثر باشد، در مقالهای که در ماه مه ۲۰۱۴ در مجله Spine J منتشر شد. این مطالعه با استفاده از یک پرسشنامه ایمیلی انجام شد. این مطالعه با استفاده از یک لینک ایمیل شده به پرسشنامهای که برای اعضای انجمن ستون فقرات آمریکای شمالی (از جمله جراحان ارتوپدی و جراحان مغز و اعصاب) ارسال شده بود، انجام شد. همانطور که توسط انجمن ستون فقرات آمریکای شمالی توصیه شده است، این پرسشنامه فقط یک بار ارسال شد. در مجموع ۲۳۳۸ پزشک آن را دریافت کردند، ۵۳۲ نفر لینک را باز کردند و ۱۷۳ نفر (میزان پاسخ ۷.۴٪) پرسشنامه را تکمیل کردند. هفتاد و دو درصد از تکمیلکنندگان جراحان ارتوپدی، ۲۸ درصد جراحان مغز و اعصاب و ۷۳ درصد پزشکان ستون فقرات در حال آموزش بودند.
این پرسشنامه در مجموع شامل 8 سوال (شکل 1) بود که رایجترین روشهای تعیین محل (هم نشانههای آناتومیکی و هم تعیین محل تصویربرداری)، میزان بروز خطاهای سگمنتال جراحی و ارتباط بین روشهای تعیین محل و خطاهای سگمنتال را پوشش میداد. این پرسشنامه به صورت آزمایشی آزمایش یا اعتبارسنجی نشده بود. پرسشنامه امکان انتخاب چندگانه پاسخ را فراهم میکند.

شکل 1 هشت سوال از پرسشنامه. نتایج نشان داد که فلوروسکوپی حین عمل رایجترین روش تعیین محل برای جراحی خلفی قفسه سینه و ستون فقرات کمری (به ترتیب 89٪ و 86٪) و پس از آن رادیوگرافی (به ترتیب 54٪ و 58٪) بود. 76 پزشک تصمیم گرفتند از ترکیبی از هر دو روش برای تعیین محل استفاده کنند. زوائد خاری و پایههای مربوطه رایجترین نشانههای آناتومیک مورد استفاده برای جراحی ستون فقرات قفسه سینه و کمری بودند (67٪ و 59٪) و پس از آن زوائد خاری (49٪ و 52٪) قرار داشتند (شکل 2). 68٪ از پزشکان اعتراف کردند که در عمل خود اشتباهاتی در تعیین محل قطعهای مرتکب شدهاند که برخی از آنها در حین عمل اصلاح شدند (شکل 3).
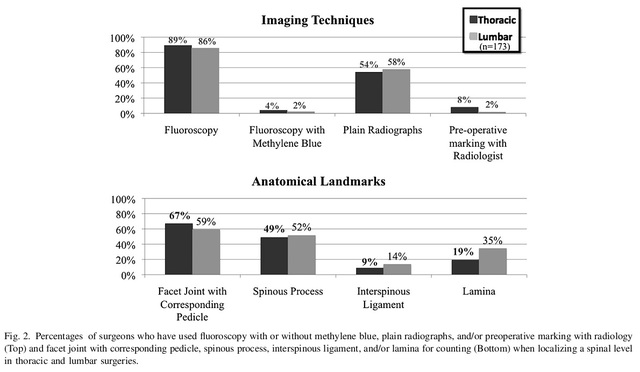
شکل ۲. روشهای تصویربرداری و مکانیابی لندمارکهای آناتومیکی مورد استفاده.
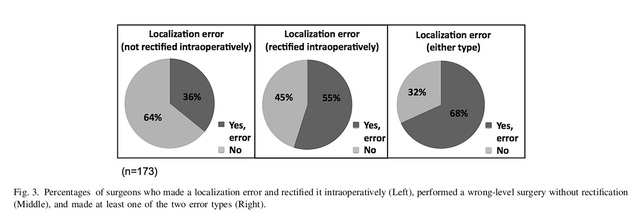
شکل ۳. پزشک و تصحیح خطاهای سگمنت جراحی در حین عمل.
برای خطاهای محلیسازی، ۵۶٪ از این پزشکان از رادیوگرافیهای قبل از عمل و ۴۴٪ از فلوروسکوپی حین عمل استفاده کردند. دلایل معمول خطاهای موقعیتیابی قبل از عمل، عدم مشاهده یک نقطه مرجع شناخته شده (مثلاً ستون فقرات خاجی در MRI لحاظ نشده بود)، تغییرات آناتومیکی (مهرههای جابجا شده کمری یا دندههای ۱۳ ریشهای) و ابهامات سگمنتال به دلیل وضعیت فیزیکی بیمار (نمایش اشعه ایکس نامطلوب) بود. علل شایع خطاهای موقعیتیابی حین عمل شامل ارتباط ناکافی با فلوروسکوپیست، عدم تغییر موقعیت پس از موقعیتیابی (حرکت سوزن موقعیتیابی پس از فلوروسکوپی) و نقاط مرجع نادرست در حین موقعیتیابی (۳/۴ کمر از دندهها به پایین) است (شکل ۴).
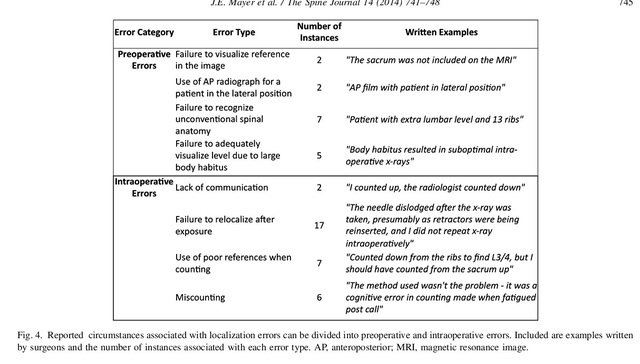
شکل ۴ دلایل خطاهای محلیسازی قبل و حین عمل.
نتایج فوق نشان میدهد که اگرچه روشهای زیادی برای تعیین محل وجود دارد، اما اکثریت قریب به اتفاق جراحان تنها از تعداد کمی از آنها استفاده میکنند. اگرچه خطاهای سگمنتال جراحی نادر هستند، اما در حالت ایدهآل وجود ندارند. هیچ روش استانداردی برای از بین بردن این خطاها وجود ندارد. با این حال، صرف وقت برای انجام موقعیتیابی و شناسایی علل معمول خطاهای موقعیتیابی میتواند به کاهش بروز خطاهای سگمنتال جراحی در ستون فقرات توراکولومبار کمک کند.
زمان ارسال: ۲۴ ژوئیه ۲۰۲۴










