پس از شکستگی، استخوان و بافتهای اطراف آن آسیب میبینند و اصول و روشهای درمانی مختلفی بر اساس میزان آسیب وجود دارد. قبل از درمان همه شکستگیها، تعیین میزان آسیب ضروری است.
آسیبهای بافت نرم
I. طبقه بندی
شکستگیهای بسته
آسیبهای بافت نرم از خفیف تا شدید درجهبندی میشوند، معمولاً با استفاده از روش Tscherne (شکل 1)
آسیب درجه ۰: آسیب جزئی بافت نرم
آسیب درجه ۱: ساییدگی یا کوفتگی سطحی بافت نرم پوشاننده محل شکستگی
آسیب درجه ۲: کوفتگی قابل توجه عضله یا کوفتگی پوست آلوده یا هر دو
آسیب درجه ۳: آسیب شدید بافت نرم همراه با جابجایی شدید، له شدن، سندرم کمپارتمان یا آسیب عروقی
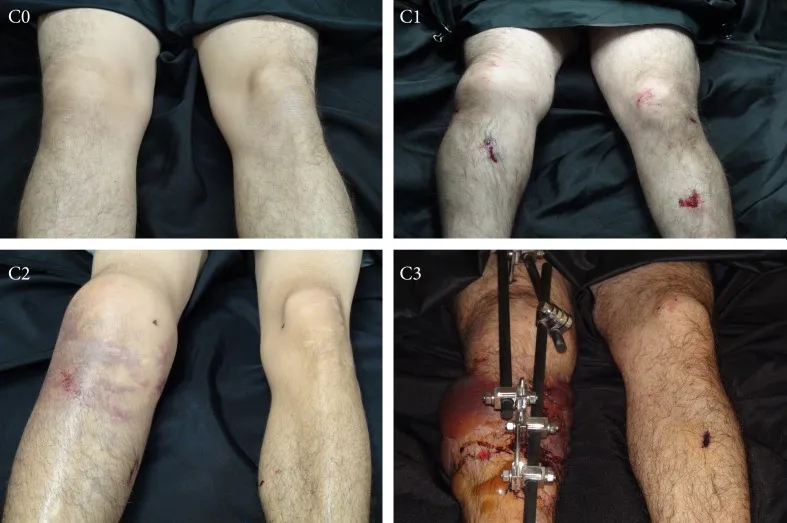
شکل 1: طبقه بندی Tscherne
شکستگی باز
از آنجا که شکستگی با دنیای خارج ارتباط برقرار میکند، میزان آسیب بافت نرم به میزان انرژی وارد شده به اندام در حین ضربه مرتبط است و معمولاً از طبقهبندی گاستیلو استفاده میشود (شکل 2).
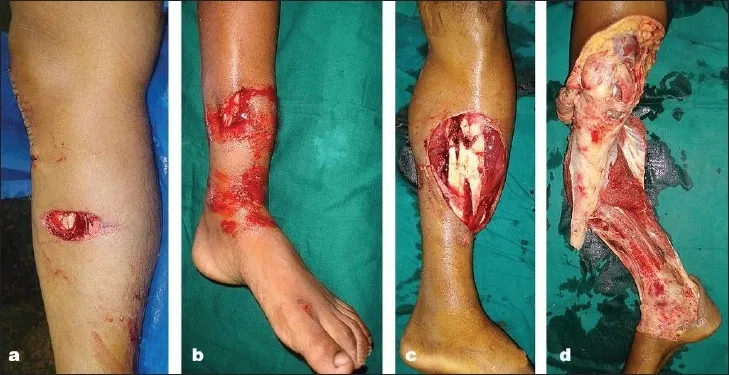
شکل 2:طبقه بندی گاستیلو
نوع اول: طول زخم تمیز کمتر از ۱ سانتیمتر، آسیب عضلانی جزئی، بدون پوستهپوسته شدن واضح پریوست نوع دوم: طول زخم > ۱ سانتیمتر، بدون آسیب بافت نرم واضح، تشکیل فلپ یا آسیب ناشی از کندگی
نوع سوم: طیف زخمها شامل پوست، عضله، پریوست و استخوان میشود و آسیبهای گستردهتر، از جمله انواع خاصی از زخمهای ناشی از گلوله و آسیبهای ناشی از کشاورزی را شامل میشود.
نوع IIIa: آلودگی گسترده و/یا وجود ضایعات بافت نرم عمیق، بافتهای نرم با پوشش کافی استخوان و ساختارهای عصبی-عروقی
نوع IIIb: با آسیب گسترده بافت نرم، متاستازهای چرخشی یا آزاد عضلانی در طول درمان برای دستیابی به پوشش کامل مورد نیاز است.
نوع IIIc: شکستگیهای باز با آسیب عروقی که نیاز به ترمیم دستی دارند. طبقهبندی گاستیلو با گذشت زمان به تدریج بدتر میشود و تغییرات در درجه آسیب در طول ترمیم مشاهده میشود.
مدیریت آسیب II.
بهبود زخم نیاز به اکسیژنرسانی، فعالسازی مکانیسمهای سلولی، پاکسازی زخمها از بافتهای آلوده و نکروزه دارد. چهار مرحله اصلی بهبود وجود دارد: انعقاد (چند دقیقه)؛ فاز التهابی (چند ساعت)؛ مرحله بافت گرانولاسیون (روزها)؛ دوره تشکیل بافت اسکار (هفتهها).
مرحلهبندی درمان
مرحله حاد:شستشوی زخم، دبریدمان، بازسازی استخوان و بازیابی دامنه حرکتی
(1) ارزیابی میزان آسیب بافت نرم و آسیب عصبی عروقی مرتبط
(2) از مقدار زیادی مایع ایزوتونیک برای شستشوی ضربانی در اتاق عمل استفاده کنید تا بافت نکروتیک و اجسام خارجی را از بین ببرید.
(3) دبریدمان هر 24 تا 48 ساعت یکبار برای برداشتن تمام اجسام خارجی و بافتهای نکروتیک از زخم انجام میشود تا زمانی که زخم بسته شود یا کاملاً پوشانده شود. (4) زخم باز به طور مناسب گسترش مییابد، بافت عمیق کاملاً نمایان میشود و ارزیابی و دبریدمان مؤثر انجام میشود.
(5) انتهای آزاد شکستگی به داخل زخم کشیده میشود؛ قشر کوچک غیرفعال شده برای بررسی و تمیز کردن حفره مغز استخوان برداشته میشود.
بازسازی:مقابله با عوارض تروما (جوش خوردن دیرهنگام، جوش نخوردن، بدشکلی، عفونت)
دوره نقاهت:پسرفت روانی، اجتماعی و شغلی بیمار
نوع بستن و پوشش زخم
بستن یا پوشش زودهنگام زخم (3 تا 5 روز) میتواند نتایج درمانی رضایتبخشی را به همراه داشته باشد: (1) بستن اولیه
(2) بسته شدن با تأخیر
(3) بسته شدن ثانویه
(4) پیوند فلپ با ضخامت متوسط
(5) فلپ ارادی (فلپ دیجیتال مجاور)
(6) فلپ پایه عروقی (فلپ گاستروکنمیوس)
(7) فلپ آزاد (شکل 3)
شکل ۳: اغلب نماهای جزئی از پیوندهای رایگان ارائه میشود
آسیب استخوان
I. جهت خط شکستگی
عرضی: الگوی بار یک شکستگی عرضی ناشی از کشش
مورب: حالت بار فشار ناشی از شکستگی مورب
مارپیچی: الگوی بار شکستگی پیچشی ناشی از شکستگی مارپیچی
II. شکستگیها
طبقهبندی بر اساس شکستگیها، انواع شکستگیها و غیره (شکل ۴)
شکستگیهای خرد شده، شکستگیهایی با ۳ یا تعداد بیشتری قطعه استخوان زنده هستند که معمولاً در اثر آسیب با انرژی بالا ایجاد میشوند.
شکستگی پاتولوژیک خط شکستگی در ناحیه تخریب استخوان ناشی از بیماری قبلی رخ میدهد، از جمله: تومور اولیه استخوان، متاستاز استخوان، پوکی استخوان، بیماری متابولیک استخوان و غیره.
شکستگیهای ناقص به قطعات جداگانه استخوان تبدیل نمیشوند
شکستگیهای قطعهای با قطعات شکستگی دیستال، میانی و پروگزیمال. قطعه میانی معمولاً در اثر آسیب با انرژی بالا، تحت تأثیر خونرسانی قرار میگیرد و بافت نرم از استخوان جدا میشود و باعث ایجاد مشکلاتی در بهبود استخوان میشود.
شکستگیهای همراه با نقص استخوانی، شکستگیهای باز با قطعات استخوانی، یا شکستگیهای غیرفعال ناشی از ضربه که نیاز به پاکسازی دارند، یا شکستگیهای خرد شده شدید که منجر به نقص استخوانی میشوند.
شکستگیهایی که قطعات استخوان پروانهای دارند، شبیه شکستگیهای قطعهای هستند، زیرا تمام سطح مقطع استخوان را درگیر نمیکنند و معمولاً نتیجهی خشونت خمشی هستند.
شکستگیهای استرسی در اثر بارهای مکرر ایجاد میشوند و اغلب در استخوانهای پاشنه و ساق پا رخ میدهند.
شکستگیهای کنده شده باعث شکستگی محل اتصال استخوان هنگام کشیده شدن تاندون یا رباط میشوند.
شکستگیهای فشاری، شکستگیهایی هستند که در آنها قطعات استخوان، معمولاً تحت تأثیر بارهای محوری، فشرده میشوند.
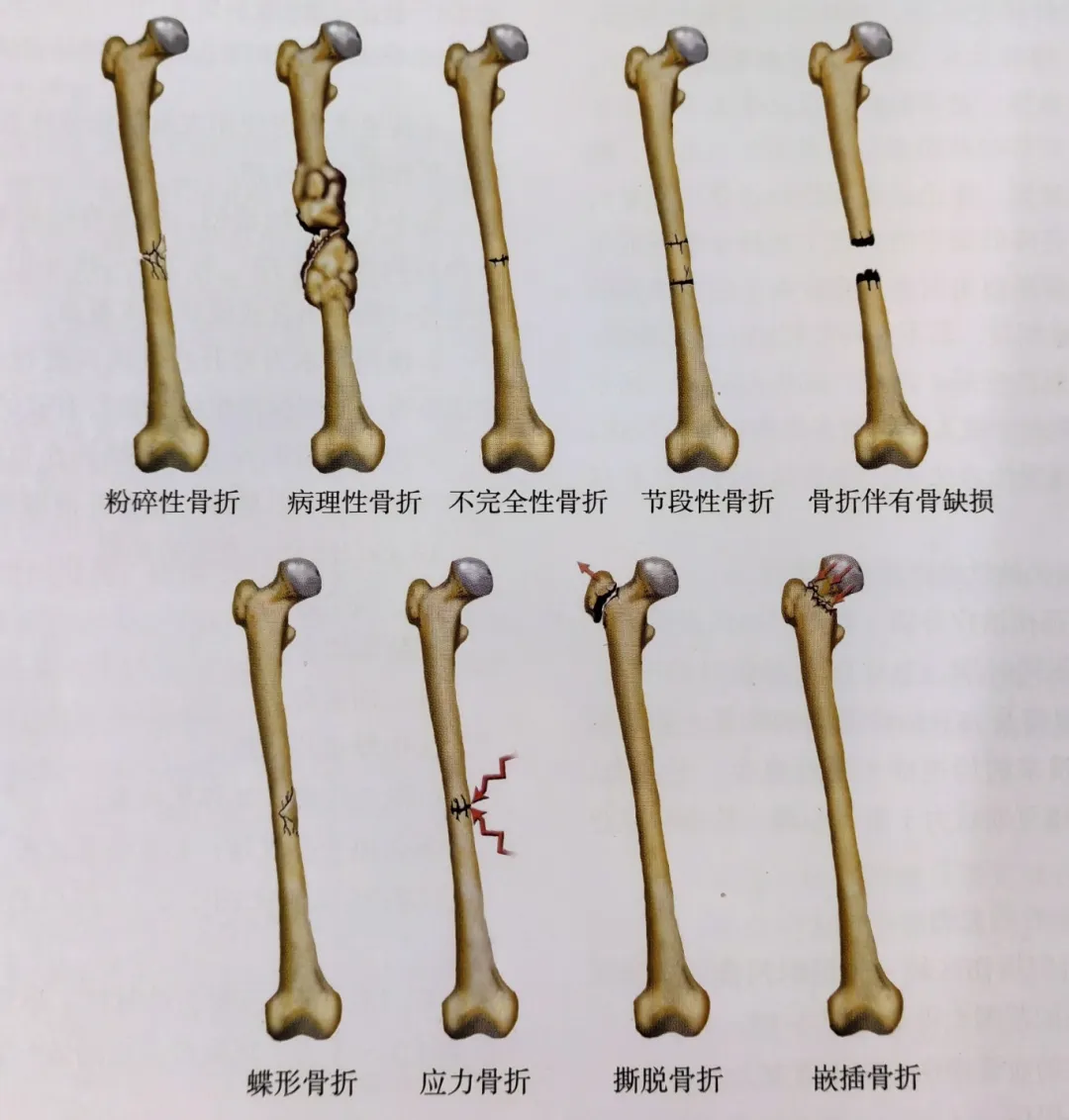
شکل ۴: طبقهبندی شکستگیها
III. عوامل مؤثر بر بهبود شکستگی
عوامل بیولوژیکی: سن، بیماری متابولیک استخوان، بیماری زمینهای، سطح عملکردی، وضعیت تغذیهای، عملکرد عصبی، آسیب عروقی، هورمونها، عوامل رشد، وضعیت سلامت کپسول بافت نرم، درجه استریل بودن (شکستگی باز)، سیگار کشیدن، دارو، آسیبشناسی موضعی، سطح انرژی آسیبزا، نوع استخوان، درجه نقص استخوان، عوامل مکانیکی، درجه اتصال بافت نرم به استخوان، پایداری، ساختار آناتومیکی، سطح انرژی آسیبزا، درجه نقص استخوان.
IV. روشهای درمان
درمان غیر جراحی برای بیمارانی که آسیبهای کم انرژی دارند یا به دلیل عوامل سیستمیک یا موضعی غیرقابل جراحی هستند، تجویز میشود.
جااندازی: کشش در امتداد محور طولی اندام، جدا شدن شکستگی.
تثبیت مجدد با بریس در هر دو انتهای شکستگی: تثبیت استخوان جاافتاده از طریق تثبیت خارجی، شامل تکنیک تثبیت سه نقطهای.
کشش با تکنیک تثبیت فشاری مداوم استخوان لولهای: روشی برای جااندازی، شامل کشش پوست و کشش استخوان.
درمان جراحی
(1) تثبیت خارجی برای شکستگیهای باز، شکستگیهای بسته با آسیب شدید بافت نرم و شکستگیهای همراه با عفونت مناسب است (شکل 5)
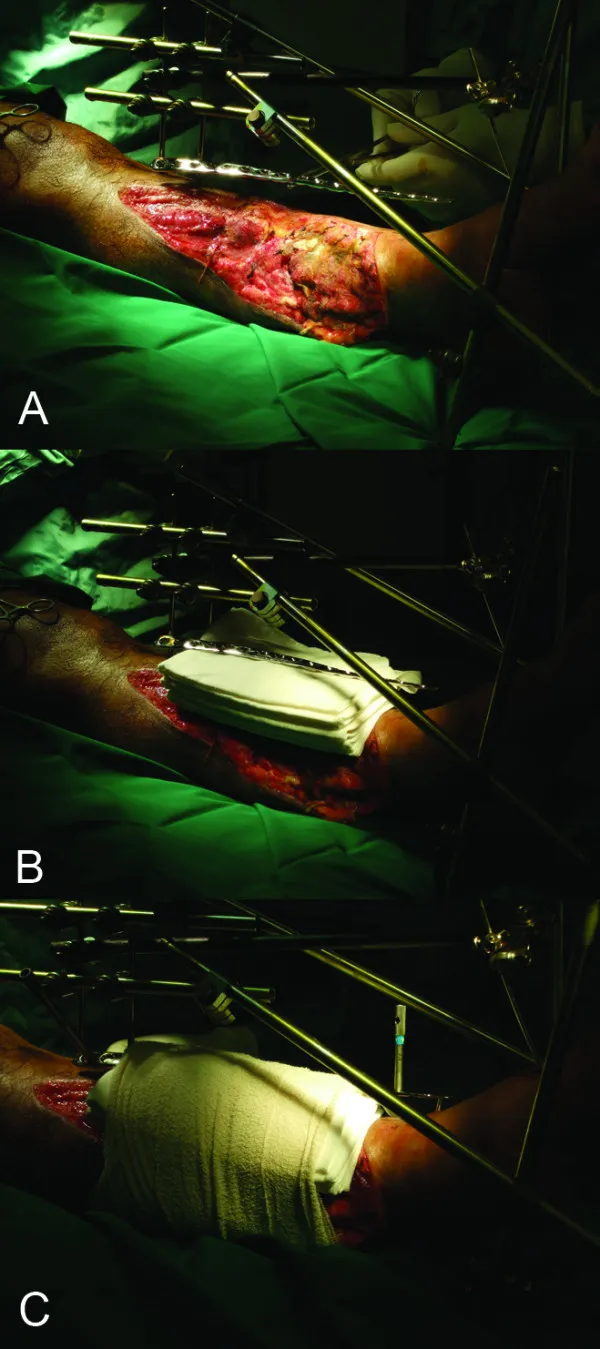
شکل ۵: روش تثبیت خارجی
(2) تثبیت داخلی برای سایر انواع شکستگیها قابل اجرا است و از اصل AO پیروی میکند (جدول 1)

جدول 1: سیر تکاملی AO در درمان شکستگی
قطعات شکستگی نیاز به تثبیت فشاری دارند، از جمله فشردهسازی استاتیک (پیچهای فشاری)، فشردهسازی دینامیک (میلههای داخل استخوانی غیر قفلشونده)، آتلبندی (لغزش بین جسم داخلی و استخوان) و تثبیت پلمانند (مواد داخلی که ناحیه خرد شده را میپوشانند)
(4) کاهش غیرمستقیم:
فناوری کشش در ناحیه خرد شده شکستگی اجرا میشود تا قطعه از طریق کشش بافت نرم کاهش یابد و نیروی کشش از دستگاه کشش استخوان ران، فیکساتور خارجی، دستگاه کشش مفصل AO یا بازکننده لامینا حاصل میشود.
مرحله بندی درمان
طبق فرآیند بیوشیمیایی التیام شکستگی، آن را به چهار مرحله تقسیم میکنند (جدول 2). در عین حال، همراه با فرآیند بیوشیمیایی، درمان شکستگی به سه مرحله تقسیم میشود که تکمیل فرآیند بیوشیمیایی و التیام شکستگی را تسریع میکند (شکل 6).

جدول ۲: روند بهبودی شکستگی در طول عمر
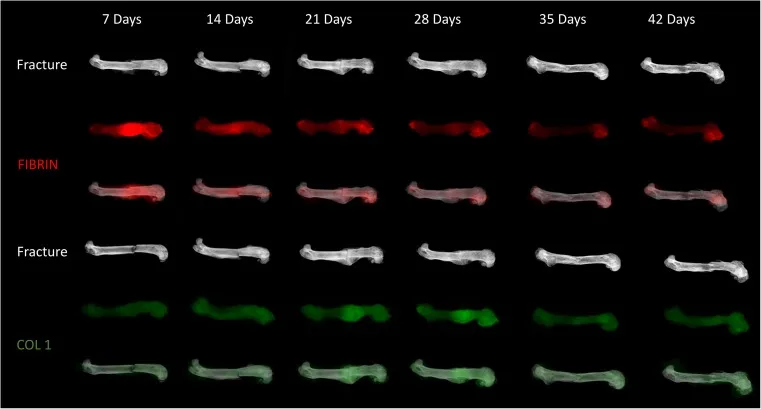
شکل 6: نمودار شماتیک بهبود شکستگی در موشها
فاز التهابی
خونریزی از محل شکستگی و بافتهای نرم اطراف آن، هماتوم تشکیل میدهد، بافت فیبروواسکولار در انتهای شکسته تشکیل میشود و استئوبلاستها و فیبروبلاستها شروع به تکثیر میکنند.
خرابی
پاسخ اولیه کالوس طی ۲ هفته رخ میدهد، با تشکیل اسکلت غضروفی و به دنبال آن تشکیل کالوس از طریق استخوانسازی درون غضروفی، و تمام اشکال خاص التیام شکستگی به روش درمان مربوط میشوند.
بازسازی
در طول فرآیند ترمیم، استخوان بافته شده تشکیل شده با استخوان لایهای جایگزین میشود و حفره مدولاری مجدداً کانالیزه میشود تا تکمیل ترمیم شکستگی مشخص شود.
عارضه
جوش خوردن دیرهنگام عمدتاً با عدم بهبود شکستگی در بازه زمانی مورد انتظار آشکار میشود، اما هنوز مقداری فعالیت بیولوژیکی دارد و دلایل جوش خوردن دیرهنگام متنوع است که به عوامل مؤثر بر بهبود شکستگی مربوط میشود.
جوش نخوردن استخوان به صورت شکستگی بدون شواهد بهبودی بالینی یا رادیولوژیکی بروز میکند و موارد اصلی آن عبارتند از:
(1) جوش نخوردن آتروفیک به دلیل عدم تشکیل عروق و فقدان توانایی بیولوژیکی برای التیام، که معمولاً به صورت تنگی انتهای شکسته استخوان و عدم وجود رگهای خونی بروز میکند و فرآیند درمان نیاز به تحریک فعالیت بیولوژیکی موضعی (پیوند استخوان یا برداشتن قشر استخوان و انتقال استخوان) دارد.
(2) جوش نخوردگی هیپرتروفیک دارای عروقسازی انتقالی و توانایی بیولوژیکی است، اما فاقد پایداری مکانیکی است که معمولاً به صورت رشد بیش از حد انتهای شکسته شکستگی بروز میکند و درمان آن نیاز به افزایش پایداری مکانیکی (فیکس کردن با صفحه استخوانی و پیچ) دارد.
(3) جوش نخوردگی دیستروفیک خونرسانی کافی دارد، اما تقریباً هیچ کالوس تشکیل نشده است و به دلیل جابجایی و جااندازی ناکافی انتهای شکسته شکستگی، جااندازی شکستگی نیاز به انجام مجدد دارد.
(4) برای جوش نخوردن عفونی همراه با عفونت مزمن، درمان ابتدا باید کانون عفونت را از بین ببرد و سپس بهبود شکستگی را تسریع کند. استئومیلیت عفونی استخوان، بیماری عفونت استخوان و استخوان است که میتواند عفونت مستقیم زخمهای باز یا عفونت بیماریزا از طریق مسیرهای خونی باشد و لازم است قبل از درمان، میکروارگانیسمها و عوامل بیماریزای آلوده شناسایی شوند.
سندرم درد منطقهای پیچیده با درد، هیپراستزی، آلرژی اندامها، جریان خون موضعی نامنظم، تعریق و ادم، از جمله ناهنجاریهای سیستم عصبی خودکار، مشخص میشود. این بیماری معمولاً پس از تروما و جراحی رخ میدهد و در مراحل اولیه تشخیص داده شده و درمان میشود و در صورت لزوم با بلوک عصب سمپاتیک انجام میشود.
• استخوان سازی هتروتوپیک (HO) پس از ضربه یا جراحی شایع است و بیشتر در آرنج، لگن و ران دیده می شود و بیس فسفونات های خوراکی می توانند پس از شروع علائم، معدنی شدن استخوان را مهار کنند.
• فشار در محفظه پریوفیز تا حد معینی افزایش مییابد و پرفیوژن داخلی را مختل میکند.
• آسیب عصبی-عروقی به دلیل مکانهای آناتومیک متفاوت، علل آسیب عصبی-عروقی متفاوتی دارد.
• نکروز آواسکولار در مناطقی با خونرسانی ناکافی رخ میدهد، به طور خاص، به محل آسیب و محل آناتومیک و غیره توجه کنید، و آسیب برگشتناپذیری رخ میدهد.
زمان ارسال: ۳۱ دسامبر ۲۰۲۴










