تثبیت قدامی زائده دندانی با پیچ، عملکرد چرخشی مهرههای C1-2 را حفظ میکند و در مقالات علمی گزارش شده است که میزان جوش خوردن آنها 88 تا 100 درصد است.
در سال ۲۰۱۴، مارکوس آر و همکارانش یک آموزش در مورد تکنیک جراحی تثبیت پیچ قدامی برای شکستگیهای دندانی در مجله جراحی استخوان و مفصل (Am) منتشر کردند. این مقاله نکات اصلی تکنیک جراحی، پیگیری پس از عمل، موارد مصرف و اقدامات احتیاطی را در شش مرحله به تفصیل شرح میدهد.
این مقاله تأکید میکند که فقط شکستگیهای نوع II قابل تثبیت مستقیم با پیچ قدامی هستند و تثبیت با پیچ تک حفرهای ترجیح داده میشود.
مرحله ۱: پوزیشن دهی بیمار در حین عمل
۱. رادیوگرافیهای قدامی-خلفی و جانبی بهینه باید برای مرجع اپراتور گرفته شوند.
۲. بیمار باید در طول عمل جراحی در حالت دهان باز نگه داشته شود.
۳. قبل از شروع عمل جراحی، شکستگی باید تا حد امکان در جای خود قرار داده شود.
۴. ستون فقرات گردنی باید تا حد امکان بیش از حد کشیده شود تا بهترین دید از قاعده زائده دندانی حاصل شود.
۵. اگر باز شدن بیش از حد ستون فقرات گردنی امکانپذیر نباشد - مثلاً در شکستگیهای باز شدن بیش از حد با جابجایی خلفی انتهای سفالاد زائده دندانی - میتوان جابجایی سر بیمار را در جهت مخالف نسبت به تنه او در نظر گرفت.
۶. سر بیمار را در یک موقعیت تا حد امکان پایدار بیحرکت کنید. نویسندگان از قاب سر میفیلد (که در شکلهای ۱ و ۲ نشان داده شده است) استفاده میکنند.
مرحله ۲: رویکرد جراحی
یک روش جراحی استاندارد برای دسترسی به لایه قدامی نای بدون آسیب رساندن به ساختارهای آناتومیک مهم استفاده میشود.
مرحله ۳: نقطه ورود پیچ
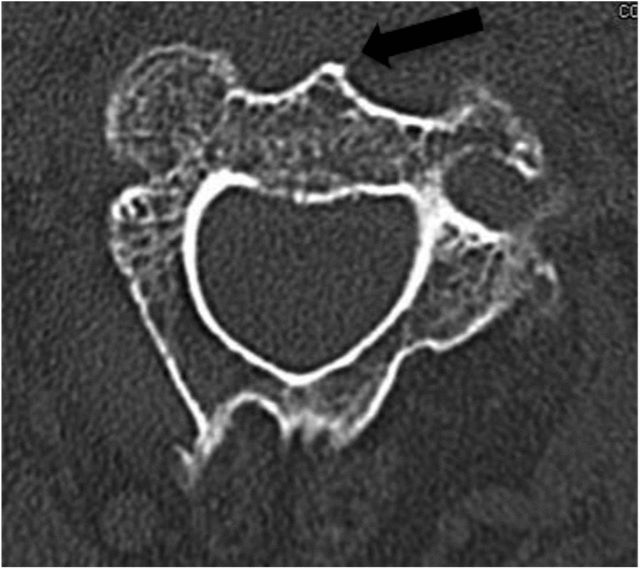
نقطه ورود بهینه در حاشیه قدامی-تحتانی قاعده جسم مهره C2 قرار دارد. بنابراین، لبه قدامی دیسک C2-C3 باید نمایان باشد. (همانطور که در شکلهای ۳ و ۴ زیر نشان داده شده است) شکل ۳
فلش سیاه در شکل ۴ نشان میدهد که ستون فقرات قدامی C2 در طول خوانش فیلم سیتیاسکن محوری قبل از عمل به دقت مشاهده میشود و باید به عنوان یک نقطه عطف آناتومیک برای تعیین نقطه ورود سوزن در حین جراحی استفاده شود.
۲. نقطه ورود را با استفاده از تصاویر فلوروسکوپی قدامی-خلفی و جانبی ستون فقرات گردنی تأیید کنید. ۳.
۳. سوزن را بین لبه بالایی قدامی صفحه انتهایی بالایی C3 و نقطه ورود C2 بلغزانید تا نقطه ورود بهینه پیچ را پیدا کنید.
مرحله ۴: قرار دادن پیچ
۱. ابتدا یک سوزن GROB با قطر ۱.۸ میلیمتر به عنوان راهنما وارد میشود، به طوری که سوزن کمی پشت نوک نوتوکورد قرار گیرد. متعاقباً، یک پیچ توخالی با قطر ۳.۵ میلیمتر یا ۴ میلیمتر وارد میشود. سوزن باید همیشه به آرامی و تحت نظارت فلوروسکوپی قدامی-خلفی و جانبی به سمت سفالاد (سفال) پیش برده شود.
۲. مته توخالی را در جهت پین راهنما تحت نظارت فلوروسکوپی قرار دهید و به آرامی آن را تا زمانی که به شکستگی نفوذ کند، پیش ببرید. مته توخالی نباید به قشر سمت سفالاد نوتوکورد نفوذ کند تا پین راهنما همراه با مته توخالی خارج نشود.
۳. طول پیچ توخالی مورد نیاز را اندازهگیری کرده و برای جلوگیری از خطا، آن را با اندازهگیری سیتیاسکن قبل از عمل تأیید کنید. توجه داشته باشید که پیچ توخالی باید در نوک زائده دندانی به استخوان کورتیکال نفوذ کند (تا مرحله بعدی فشردهسازی انتهای شکستگی تسهیل شود).
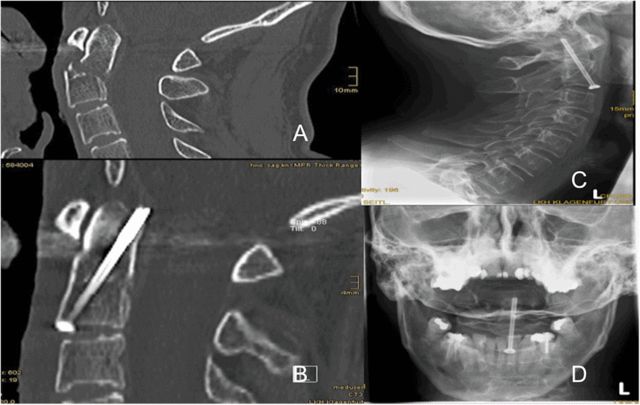
در بیشتر موارد نویسندگان، همانطور که در شکل ۵ نشان داده شده است، از یک پیچ توخالی برای تثبیت استفاده شده است که به طور مرکزی در پایه زائده دندانی رو به سفالاد قرار دارد و نوک پیچ فقط در نوک زائده دندانی به استخوان قشری خلفی نفوذ میکند. چرا یک پیچ تکی توصیه میشود؟ نویسندگان نتیجه گرفتند که اگر دو پیچ جداگانه در ۵ میلیمتری خط وسط C2 قرار گیرند، یافتن یک نقطه ورود مناسب در پایه زائده دندانی دشوار خواهد بود.
شکل ۵ یک پیچ توخالی را نشان میدهد که در مرکز قاعده زائده دندانی رو به سر قرار دارد و نوک پیچ درست در پشت نوک زائده دندانی به قشر استخوان نفوذ کرده است.
اما جدا از ضریب ایمنی، آیا دو پیچ باعث افزایش پایداری پس از عمل میشوند؟
یک مطالعه بیومکانیکی که در سال ۲۰۱۲ در مجله ارتوپدی بالینی و تحقیقات مرتبط توسط گنگ فنگ و همکارانش از کالج سلطنتی جراحان بریتانیا منتشر شد، نشان داد که یک پیچ و دو پیچ سطح یکسانی از تثبیت را در تثبیت شکستگیهای دندانی فراهم میکنند. بنابراین، یک پیچ کافی است.
۴. وقتی موقعیت شکستگی و پینهای راهنما تأیید شد، پیچهای توخالی مناسب قرار داده میشوند. موقعیت پیچها و پینها باید زیر فلوروسکوپی مشاهده شود.
۵. هنگام انجام هر یک از عملیات فوق باید دقت شود که دستگاه پیچ کننده، بافت های نرم اطراف را درگیر نکند. ۶. پیچ ها را محکم کنید تا به فضای شکستگی فشار وارد شود.
مرحله ۵: بستن زخم
۱. پس از اتمام قرار دادن پیچ، ناحیه جراحی را شستشو دهید.
۲. هموستاز کامل برای کاهش عوارض بعد از عمل مانند فشردگی نای توسط هماتوم ضروری است.
۳. عضله پهن پشتی گردنی برش داده شده باید با تراز دقیقی بسته شود، در غیر این صورت زیبایی اسکار بعد از عمل به خطر میافتد.
۴. بسته شدن کامل لایههای عمقی ضروری نیست.
۵. تخلیه زخم یک گزینه ضروری نیست (نویسندگان معمولاً پس از عمل، درن قرار نمیدهند).
۶. بخیههای داخل پوستی برای به حداقل رساندن تأثیر بر ظاهر بیمار توصیه میشوند.
مرحله ۶: پیگیری
۱. بیماران باید به مدت ۶ هفته پس از عمل، به استفاده از بریس گردن سفت ادامه دهند، مگر اینکه مراقبتهای پرستاری ایجاب کند، و باید با تصویربرداری دورهای پس از عمل ارزیابی شوند.
۲. رادیوگرافیهای استاندارد قدامی-خلفی و جانبی ستون فقرات گردنی باید در هفتههای ۲، ۶ و ۱۲ و ۶ و ۱۲ ماه پس از جراحی بررسی شوند. سیتیاسکن در هفته ۱۲ پس از جراحی انجام شد.
زمان ارسال: 7 دسامبر 2023