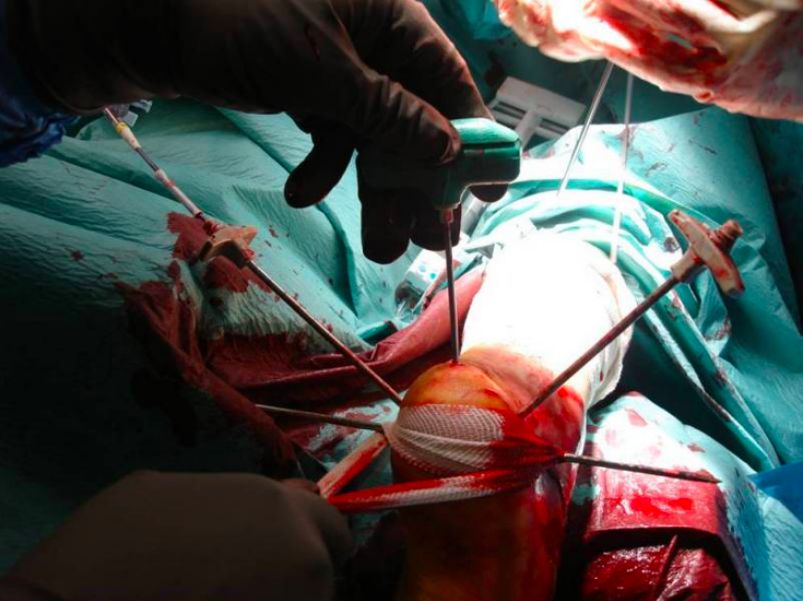
رویکرد مرسوم L جانبی، رویکرد کلاسیک برای درمان جراحی شکستگیهای پاشنه است. اگرچه اکسپوز کامل است، اما برش طولانی است و بافت نرم بیشتر برداشته میشود که به راحتی منجر به عوارضی مانند تأخیر در جوش خوردن بافت نرم، نکروز و عفونت میشود. همراه با پیگیری زیباییشناسی کمتهاجمی جامعه فعلی، درمان جراحی کمتهاجمی شکستگیهای پاشنه بسیار مورد تحسین قرار گرفته است. این مقاله 8 نکته را گردآوری کرده است.
با رویکرد جانبی گسترده، قسمت عمودی برش کمی پروگزیمال به نوک فیبولا و قدامی تاندون آشیل شروع میشود. سطح برش درست در دیستال پوست کبود شدهای که توسط شریان کالکانئال جانبی تغذیه میشود، ایجاد میشود و در پایه متاتارس پنجم قرار میگیرد. دو قسمت در پاشنه به هم متصل میشوند تا یک زاویه قائمه کمی خمیده تشکیل دهند. منبع: جراحی ارتوپدی کمپبل.
Pکاهش تحریک پوستی
در دهه ۱۹۲۰، بوهلر روش درمانی کمتهاجمی جااندازی استخوان پاشنه تحت کشش را ابداع کرد و برای مدت طولانی پس از آن، جااندازی از طریق پوست تحت کشش به روش اصلی درمان شکستگیهای استخوان پاشنه تبدیل شد.
این روش برای شکستگیهایی که جابجایی قطعات داخل مفصلی در مفصل ساب تالار کمتر است، مانند شکستگیهای زبانی سندرز نوع II و برخی از شکستگیهای زبانی سندرز III، مناسب است.
برای شکستگیهای سندرز نوع III و خرد شده سندرز نوع IV با فروپاشی شدید سطح مفصلی ساب تالار، جااندازی با فشار دشوار است و دستیابی به جااندازی آناتومیک سطح مفصلی خلفی پاشنه دشوار است.
بازگرداندن عرض استخوان پاشنه دشوار است و این بدشکلی را نمیتوان به خوبی اصلاح کرد. اغلب دیواره جانبی استخوان پاشنه را با درجات مختلف ترک میکند و در نتیجه باعث برخورد قوزک خارجی تحتانی با دیواره جانبی استخوان پاشنه، جابجایی یا فشردگی تاندون پرونئوس لانگوس و گیرافتادگی تاندون پرونئال میشود. سندرم، درد گیرافتادگی استخوان پاشنه و تاندونیت پرونئوس لانگوس.
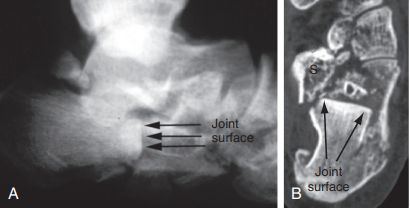
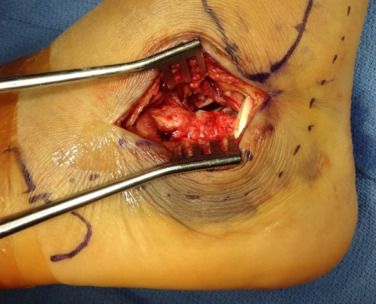
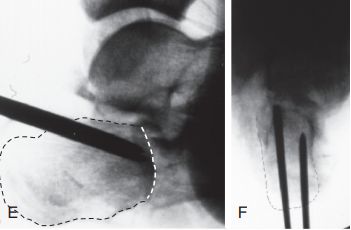
تکنیک Westhues/Essex-lopresti. الف) فلوروسکوپی جانبی، قطعه زبانمانندِ فروریخته را تأیید کرد؛ ب) سیتیاسکن افقی، شکستگی نوع IIC سندس را نشان داد. قسمت قدامی استخوان پاشنه در هر دو تصویر به وضوح خرد شده است. س) فاصله حمل ناگهانی.
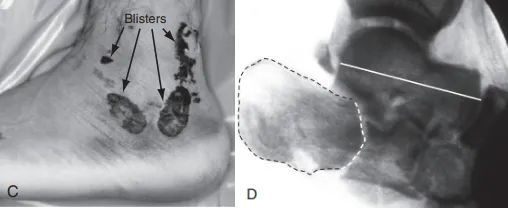
ج. به دلیل تورم شدید بافت نرم و تاول زدن، برش جانبی قابل استفاده نبود؛ د. فلوروسکوپی جانبی سطح مفصلی (خط نقطه چین) و کلاپس تالوس (خط ممتد) را نشان میدهد.
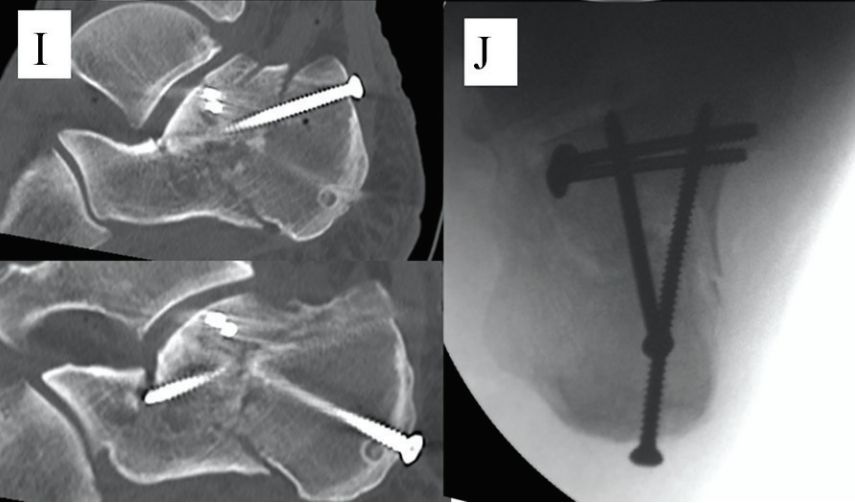
E و F. دو سیم راهنمای میخ توخالی به موازات قسمت پایینی قطعه زبانشکل قرار داده شدند و خط نقطهچین، خط اتصال است.
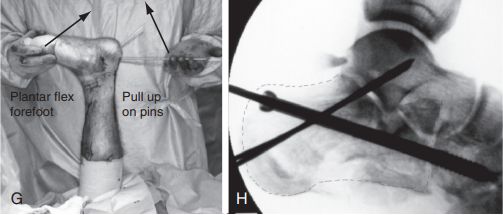
ز. مفصل زانو را خم کنید، پین راهنما را بالا بیاورید و همزمان با آن، قسمت میانی پا را با کف پا خم کنید تا شکستگی جا بیفتد: ح. یک پیچ کانوله شده ۶.۵ میلیمتری به استخوان مکعبی ثابت شد و دو سیم کیرشنر ۲.۰ میلیمتری به صورت زیرپوشانی مفصلبندی شدند تا جااندازی ناشی از خردشدگی قدامی استخوان پاشنه حفظ شود. منبع: جراحی پا و مچ پا مان.
Sبرش اینوس تارسی
این برش در فاصله ۱ سانتی متری دیستال نوک فیبولا تا قاعده متاتارس چهارم ایجاد می شود. در سال ۱۹۴۸، پالمر برای اولین بار برش کوچکی را در سینوس تارسی گزارش کرد.
در سال ۲۰۰۰، Ebmheim و همکارانش از رویکرد سینوس تارسال در درمان بالینی شکستگیهای کالکانئوس استفاده کردند.
میتواند مفصل ساب تالار، سطح مفصلی خلفی و بلوک شکستگی قدامی-جانبی را به طور کامل در معرض دید قرار دهد.
o به طور کافی از رگهای خونی جانبی پاشنه پا اجتناب کنید.
o نیازی به برش رباط کالکانئوفیبولار و رتیناکولوم زیر پرونئال نیست و میتوان با اینورژن مناسب در حین عمل، فضای مفصلی را افزایش داد که از مزایای آن میتوان به برش کوچک و خونریزی کمتر اشاره کرد.
عیب این روش این است که میزان اکسپوژر به طور واضح ناکافی است، که این امر جااندازی شکستگی و قرار دادن فیکساتور داخلی را محدود کرده و بر آن تأثیر میگذارد. این روش فقط برای شکستگیهای سندرز نوع I و II پاشنه پا مناسب است.
Oبرش کوچک مورب
برش سینوس تارسی اصلاحشده، تقریباً ۴ سانتیمتر طول، ۲ سانتیمتر پایینتر از قوزک خارجی و موازی با سطح مفصلی خلفی.
اگر آمادگی قبل از عمل کافی باشد و شرایط اجازه دهد، میتواند اثر جااندازی و تثبیت خوبی نیز در شکستگیهای داخل مفصلی پاشنه سندرز نوع II و III داشته باشد؛ اگر در درازمدت به جوش خوردن مفصل ساب تالار نیاز باشد، میتوان از همان برش استفاده کرد.
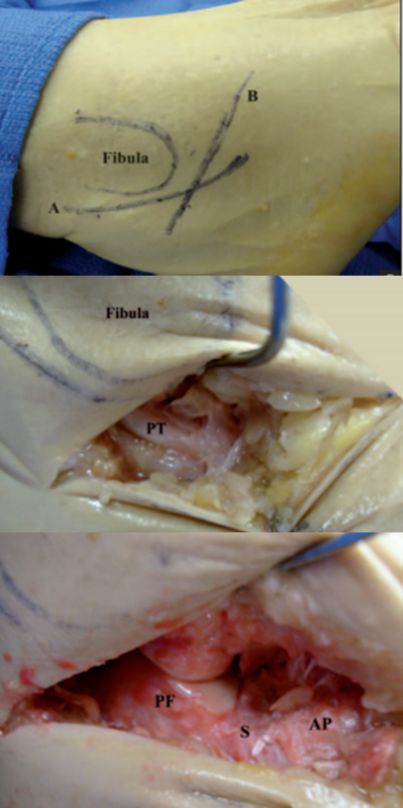
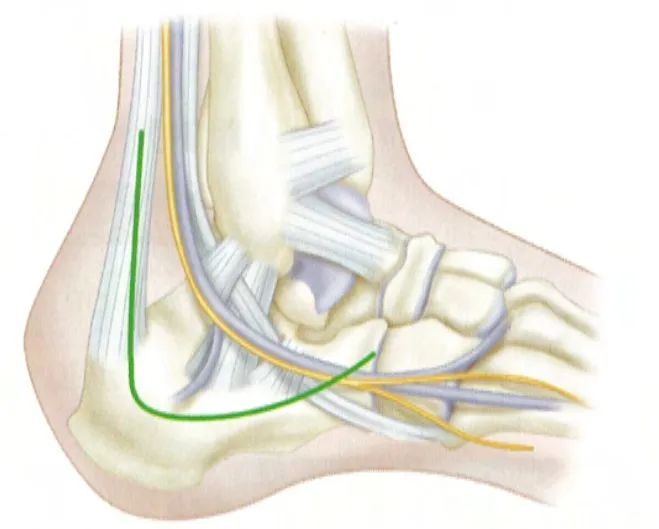
تاندون پرونئال PT. PF سطح مفصلی خلفی استخوان پاشنه. S سینوس تارسی. AP برآمدگی استخوان پاشنه. .
برش طولی خلفی
از نقطه میانی خط بین تاندون آشیل و نوک قوزک خارجی شروع میشود و به صورت عمودی تا مفصل پاشنه تالار امتداد مییابد و طول آن حدود ۳.۵ سانتیمتر است.
برش کمتری در بافت نرم دور ایجاد میشود، بدون اینکه به ساختارهای مهم آسیبی برسد، و سطح مفصلی خلفی به خوبی در معرض دید قرار میگیرد. پس از جااندازی و جااندازی از طریق پوست، یک تخته آناتومیک تحت هدایت پرسپکتیو حین عمل قرار داده شد و پیچ از طریق پوست ضربه زده شد و تحت فشار ثابت شد.
این روش میتواند برای سندرز نوع I، II و III، به ویژه برای شکستگیهای سطح مفصلی خلفی جابجا شده یا توبروزیته، استفاده شود.
برش شاهمیوه
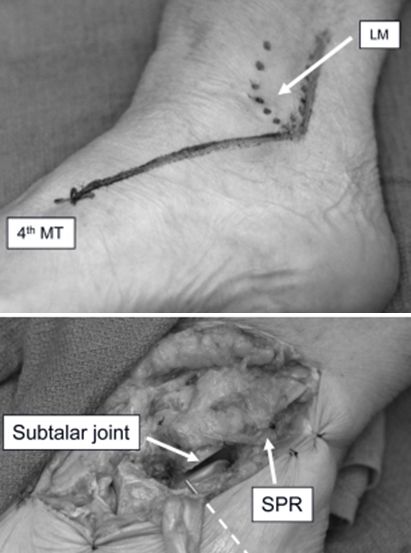
اصلاح برش سینوس تارسی. از ۳ سانتیمتر بالاتر از نوک قوزک خارجی، در امتداد لبه خلفی فیبولا تا نوک قوزک خارجی و سپس تا قاعده متاتارس چهارم. این برش امکان جااندازی و تثبیت خوب شکستگیهای سندرز نوع II و III کالکانئوس را فراهم میکند و در صورت لزوم میتواند برای نمایان کردن ترانسفیبولا، تالوس یا ستون خارجی پا امتداد یابد.
مچ پای خارجی LM. مفصل متاتارس MT. SPR سوپرا فیبولا رتیناکولوم.
Aجااندازی با کمک آرتروسکوپی
در سال ۱۹۹۷، راملت پیشنهاد کرد که میتوان از آرتروسکوپی ساب تالار برای جااندازی سطح مفصلی خلفی پاشنه تحت دید مستقیم استفاده کرد. در سال ۲۰۰۲، راملت برای اولین بار جااندازی از راه پوست با کمک آرتروسکوپی و تثبیت پیچ را برای شکستگیهای سندرز نوع I و II انجام داد.
آرتروسکوپی ساب تالار عمدتاً نقش نظارتی و کمکی ایفا میکند. این روش میتواند وضعیت سطح مفصلی ساب تالار را تحت دید مستقیم مشاهده کند و به نظارت بر جااندازی و تثبیت داخلی کمک کند. همچنین میتوان تشریح ساده مفصل ساب تالار و برداشتن استئوفیت را انجام داد.
موارد کاربرد محدود هستند: فقط برای شکستگیهای سندرز نوع Ⅱ با خردشدگی خفیف سطح مفصلی و شکستگیهای AO/OTA نوع 83-C2؛ در حالی که برای شکستگیهای سندرز Ⅲ، Ⅳ و AO/OTA نوع 83-C3 با فروپاشی سطح مفصلی مانند 83-C4 و 83-C4، عمل جراحی دشوارتر است.
موقعیت بدن
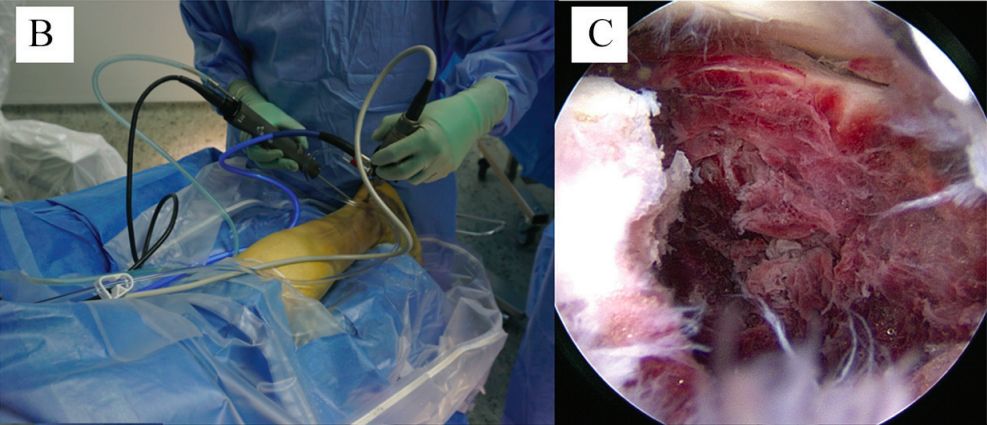
ب. آرتروسکوپی خلفی مچ پا. ج. دسترسی به شکستگی و مفصل ساب تالار.
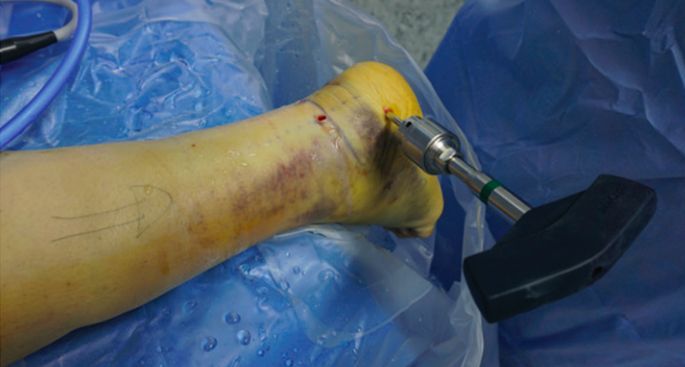
پیچهای شانتز قرار داده شدند.
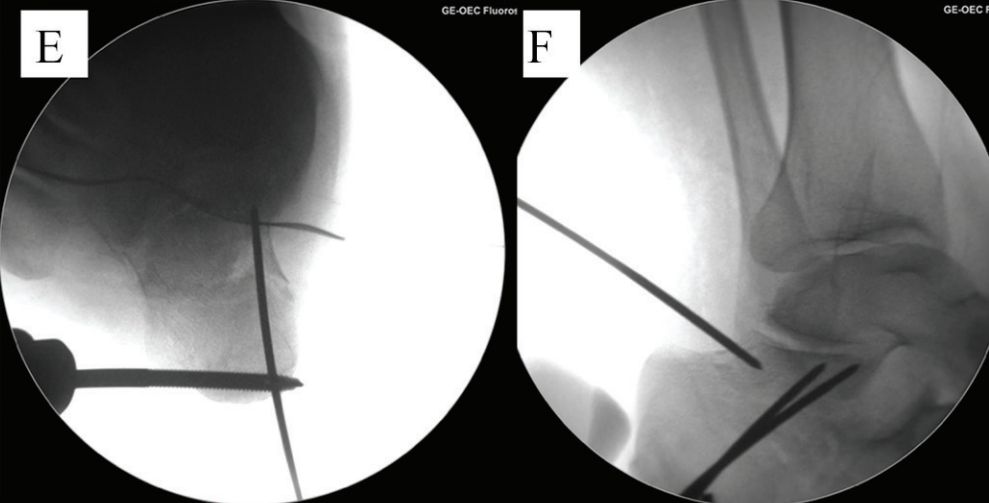
ه. تنظیم مجدد و تثبیت موقت. و. پس از تنظیم مجدد.
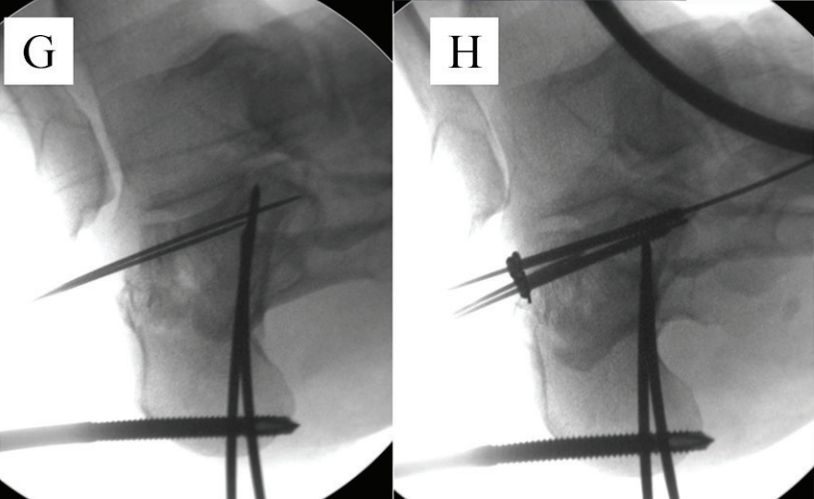
چ. بلوک استخوانی سطح مفصلی را موقتاً ثابت کنید. ح. با پیچ ثابت کنید.
ط. سی تی اسکن ساژیتال بعد از عمل. ی. نمای محوری بعد از عمل.
علاوه بر این، فضای مفصل ساب تالار باریک است و برای تسهیل قرارگیری آرتروسکوپ، کشش یا براکت برای پشتیبانی از فضای مفصل مورد نیاز است؛ فضای لازم برای دستکاری داخل مفصلی کوچک است و دستکاری بیدقت میتواند به راحتی باعث آسیب سطحی غضروف ناشی از درمان شود؛ تکنیکهای جراحی غیرمتخصص مستعد آسیب موضعی هستند.
Pآنژیوپلاستی با بالون پوستی
در سال ۲۰۰۹، بانو برای اولین بار تکنیک اتساع با بالون را برای درمان شکستگیهای پاشنه پیشنهاد داد. برای شکستگیهای سندرز نوع II، اکثر مقالات این اثر را قطعی میدانند. اما درمان انواع دیگر شکستگی دشوارتر است.
هنگامی که سیمان استخوانی در طول عمل به فضای مفصل ساب تالار نفوذ کند، باعث سایش سطح مفصلی و محدودیت حرکت مفصل میشود و انبساط بالون برای جااندازی شکستگی متعادل نخواهد بود.
قرار دادن کانول و سیم راهنما تحت فلوروسکوپی
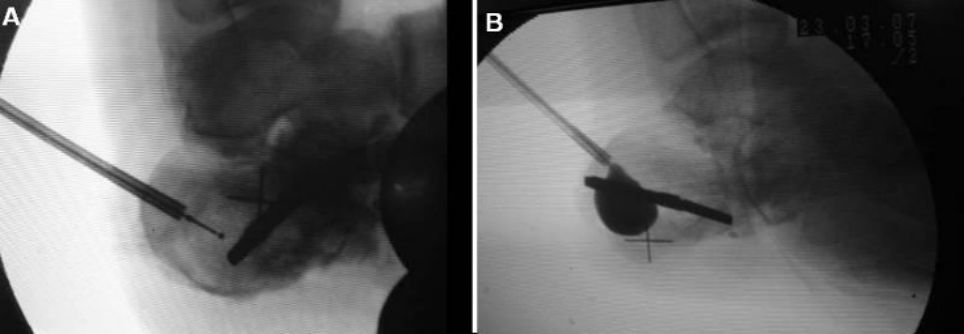
تصاویر قبل و بعد از باز شدن کیسه هوا
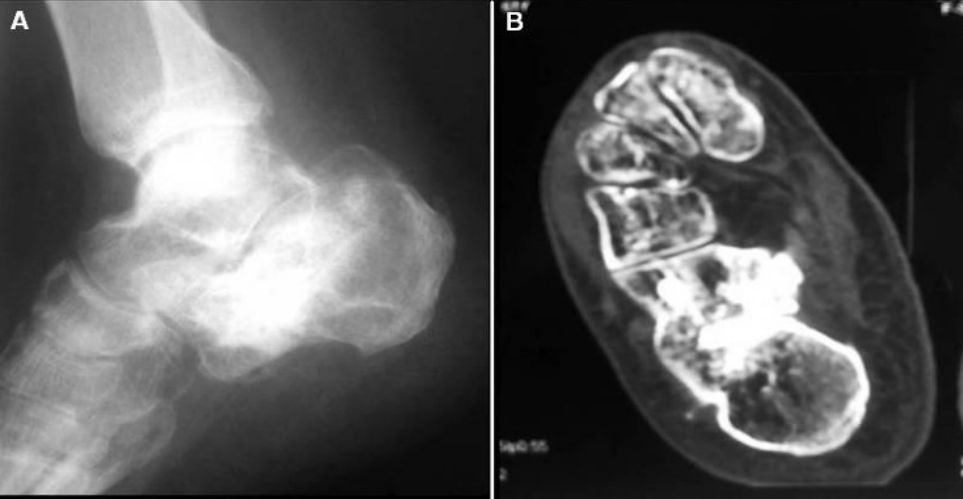
تصاویر رادیوگرافی و سی تی اسکن دو سال پس از جراحی.
در حال حاضر، نمونههای تحقیقاتی فناوری بالون عموماً کوچک هستند و بیشتر شکستگیهایی که نتایج خوبی دارند، ناشی از ضربه با انرژی کم هستند. تحقیقات بیشتر برای شکستگیهای کالکانئوس با جابجایی شدید شکستگی هنوز مورد نیاز است. این روش برای مدت کوتاهی انجام شده است و اثربخشی و عوارض طولانی مدت آن هنوز مشخص نیست.
Cمیخ داخل استخوانی آلکانئال
در سال ۲۰۱۰، میله داخل استخوانی پاشنه پا (کالکانئوس اینترا مدولاری نیل) عرضه شد. در سال ۲۰۱۲، ام. گلدزاک درمان کمتهاجمی شکستگیهای پاشنه پا را با میلهگذاری داخل استخوانی انجام داد. باید تأکید کرد که جااندازی با میلهگذاری داخل استخوانی امکانپذیر نیست.
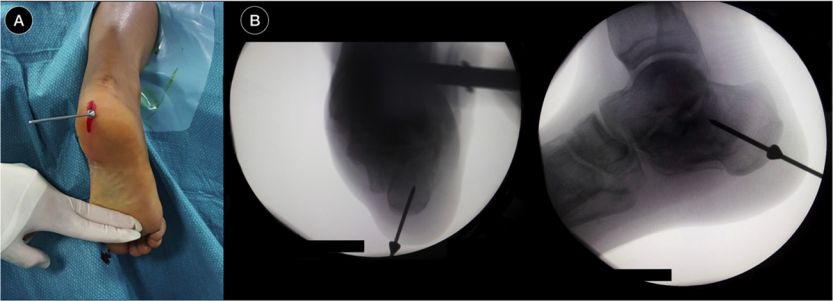
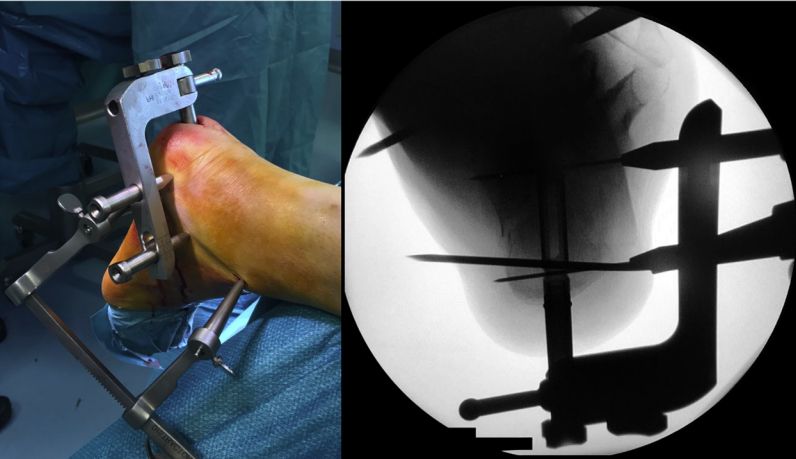
پین راهنمای موقعیت یابی، فلوروسکوپی را وارد کنید
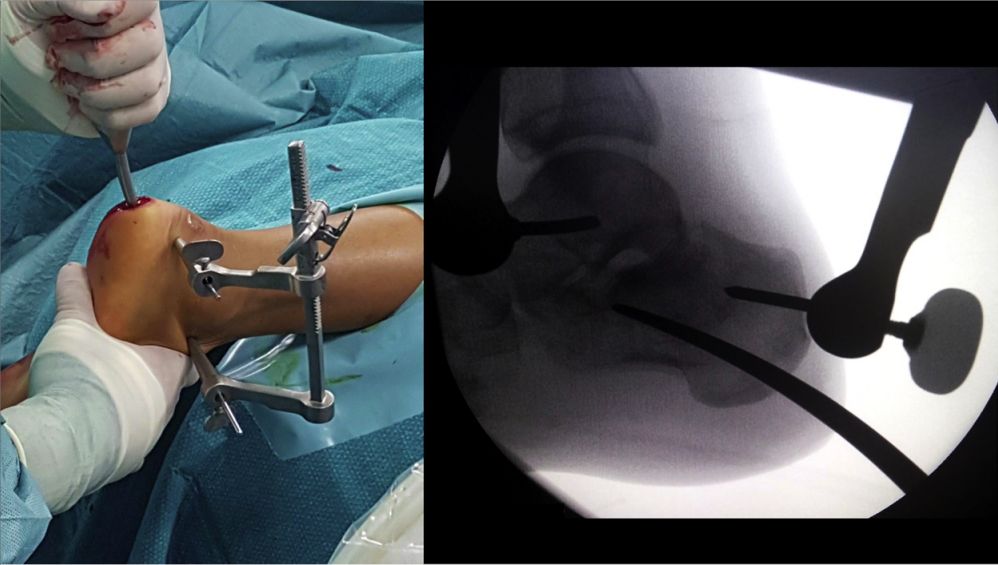
قاب موقعیتیابی را قرار دهید، میخ داخل کانال را فرو کنید و آن را با دو پیچ کانولدار ۵ میلیمتری ثابت کنید.
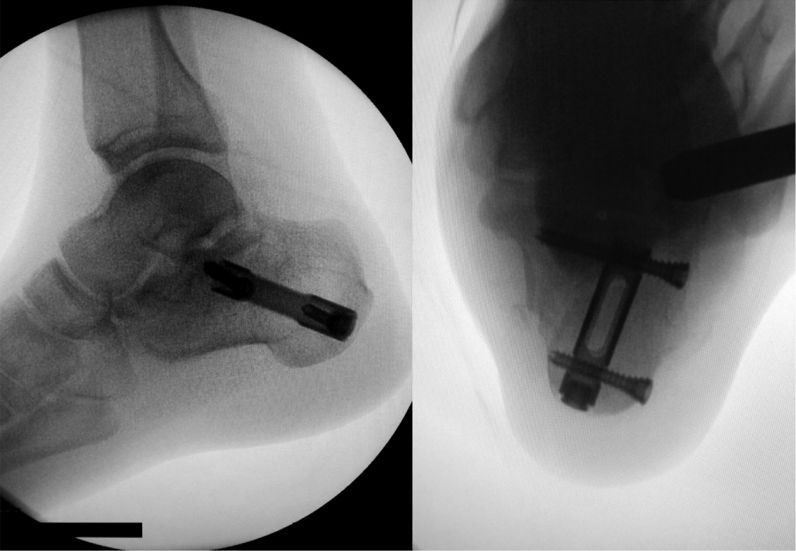
نمای کلی پس از قرار دادن میخ داخل کانال نخاعی.
نشان داده شده است که میله گذاری داخل استخوانی در درمان شکستگیهای سندرز نوع II و III استخوان پاشنه موفقیتآمیز بوده است. اگرچه برخی از پزشکان سعی کردند آن را برای شکستگیهای سندرز IV نیز به کار ببرند، اما عمل جااندازی دشوار بود و جااندازی ایدهآل حاصل نمیشد.
شخص تماس: یویو
WA/TEL: +8615682071283
زمان ارسال: ۳۱ مه ۲۰۲۳