شکستگیهای سوپراکندیلار استخوان بازو یکی از شایعترین شکستگیها در کودکان است و در محل اتصال تنه استخوان بازو و ... رخ میدهد.کندیل استخوان بازو.
تظاهرات بالینی
شکستگیهای سوپراکندیلار استخوان بازو عمدتاً در کودکان دیده میشود و درد موضعی، تورم، حساسیت و اختلال عملکرد ممکن است پس از آسیب رخ دهد. شکستگیهای بدون جابجایی علائم واضحی ندارند و تراوش آرنج ممکن است تنها علامت بالینی باشد. کپسول مفصلی زیر عضله آرنج سطحیترین قسمت است، جایی که کپسول مفصلی نرم، که به عنوان نقطه نرم نیز شناخته میشود، در حین تراوش مفصل قابل لمس است. نقطه انعطافپذیری معمولاً در قدام خطی است که مرکز سر استخوان رادیوس را به نوک اولکرانون متصل میکند.
در مورد شکستگی سوپراکندیلار نوع III، دو تغییر شکل زاویهدار در آرنج وجود دارد که ظاهری S شکل به آن میدهد. معمولاً کبودی زیر جلدی در جلوی انتهای بالایی بازو وجود دارد و اگر شکستگی کاملاً جابجا شده باشد، انتهای انتهایی شکستگی به عضله براکیالیس نفوذ میکند و خونریزی زیر جلدی جدیتر است. در نتیجه، علامت چین خوردگی در جلوی آرنج ظاهر میشود که معمولاً نشان دهنده یک برآمدگی استخوانی پروگزیمال به شکستگی است که به درم نفوذ میکند. اگر با آسیب عصب رادیال همراه باشد، ممکن است کشش پشتی انگشت شست محدود شود. آسیب عصب مدیان ممکن است باعث شود انگشت شست و اشاره نتوانند به طور فعال خم شوند. آسیب عصب اولنار ممکن است منجر به محدودیت تقسیم انگشتان و تداخل انگشتان شود.
تشخیص
(1) مبانی تشخیص
۱. سابقه ضربه داشته باشید؛ ۲. علائم و نشانههای بالینی: درد موضعی، تورم، حساسیت به لمس و اختلال عملکرد؛ ۳. عکسبرداری با اشعه ایکس، خط شکستگی سوپراکندیلار و قطعات شکسته جابجا شده استخوان بازو را نشان دهد.
(2) تشخیص افتراقی
باید به شناسایی موارد زیر توجه شوددررفتگی آرنجاما تشخیص شکستگیهای سوپراکوندیلار کششی از دررفتگی آرنج دشوار است. در شکستگی سوپراکوندیلار استخوان بازو، اپیکوندیل استخوان بازو رابطه آناتومیکی طبیعی خود را با اولهکرانون حفظ میکند. با این حال، در دررفتگی آرنج، به دلیل اینکه اولهکرانون در پشت اپیکوندیل استخوان بازو قرار دارد، برجستهتر است. در مقایسه با شکستگیهای سوپراکوندیلار، برجستگی ساعد در دررفتگی آرنج، دیستالتر است. وجود یا عدم وجود ساییدگیهای استخوانی نیز در تشخیص شکستگیهای سوپراکوندیلار استخوان بازو از دررفتگی مفصل آرنج نقش دارد و گاهی اوقات تشخیص ساییدگیهای استخوانی دشوار است. به دلیل تورم و درد شدید، دستکاریهایی که باعث ساییدگیهای استخوانی میشوند اغلب باعث گریه کودک میشوند. به دلیل خطر آسیب عصبی-عروقی. بنابراین، باید از دستکاریهایی که باعث ساییدگیهای استخوانی میشوند، اجتناب شود. معاینه با اشعه ایکس میتواند به تشخیص کمک کند.
نوع
طبقهبندی استاندارد شکستگیهای سوپراکندیلار استخوان بازو، تقسیم آنها به دو نوع اکستانسیون و فلکسیون است. نوع فلکسیون نادر است و عکسبرداری اشعه ایکس جانبی نشان میدهد که انتهای دیستال شکستگی در جلوی تنه استخوان بازو قرار دارد. نوع مستقیم شایع است و گارتلند آن را به نوع I تا III تقسیم میکند (جدول 1).
| نوع | تظاهرات بالینی |
| نوع اول | شکستگیهای بدون جابجایی، وارونگی یا والگوس |
| نوع ⅠB | جابجایی خفیف، شیاردار شدن قشر داخلی، خط مرزی قدامی استخوان بازو از میان سر استخوان بازو |
| نوع ⅡA | هایپراکستنشن، یکپارچگی قشر خلفی، سر استخوان بازو پشت خط مرزی قدامی استخوان بازو، بدون چرخش |
| نوع ⅡB | جابجایی طولی یا چرخشی با تماس جزئی در هر دو انتهای شکستگی |
| نوع سوم | جابجایی کامل خلفی بدون تماس قشر مغز، عمدتاً جابجایی از دیستال به سمت میانی خلفی |
| نوع ⅢB | جابجایی آشکار، بافت نرم فرورفته در انتهای شکستگی، همپوشانی قابل توجه یا جابجایی چرخشی انتهای شکستگی |
جدول 1 طبقهبندی گارتلند از شکستگیهای سوپراکندیلار استخوان بازو
درمان
قبل از درمان بهینه، مفصل آرنج باید به طور موقت در موقعیتی با خمیدگی ۲۰ تا ۳۰ درجه ثابت شود، که نه تنها برای بیمار راحت است، بلکه تنش ساختارهای عصبی-عروقی را نیز به حداقل میرساند.
(1) شکستگیهای سوپراکندیلار نوع اول استخوان بازو: فقط برای تثبیت خارجی به گچ یا قالب گچی نیاز است، معمولاً وقتی آرنج 90 درجه خم شده و ساعد در حالت خنثی چرخانده میشود، از یک گچ بلند بازو برای تثبیت خارجی به مدت 3 تا 4 هفته استفاده میشود.
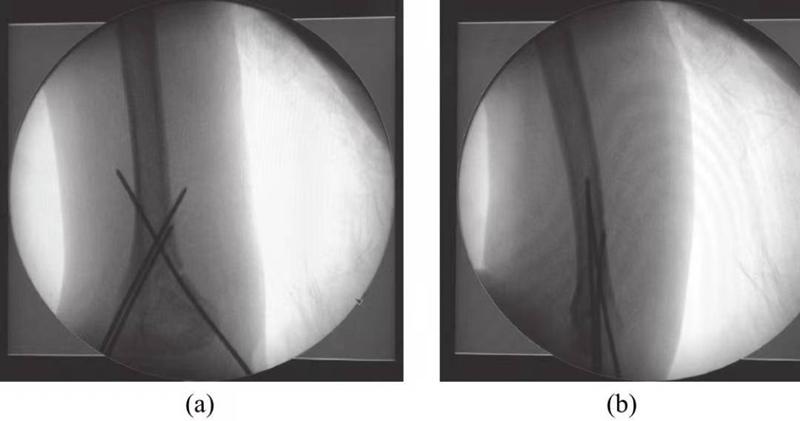
(2) شکستگیهای سوپراکندیلار نوع II استخوان بازو: جااندازی دستی و اصلاح هایپراکستنشن و زاویهدار شدن آرنج، نکات کلیدی در درمان این نوع شکستگیها هستند. °) تثبیت موقعیت را پس از جااندازی حفظ میکند، اما خطر آسیب عصبی عروقی اندام آسیبدیده و خطر سندرم حاد کمپارتمان فاسیایی را افزایش میدهد. بنابراین، از طریق پوستتثبیت با سیم کیرشنربهتر است پس از جااندازی بسته شکستگی (شکل ۱) و سپس تثبیت خارجی با گچ در موقعیت ایمن (خم شدن آرنج ۶۰ درجه) انجام شود.
شکل 1 تصویر تثبیت سیم کیرشنر از راه پوست
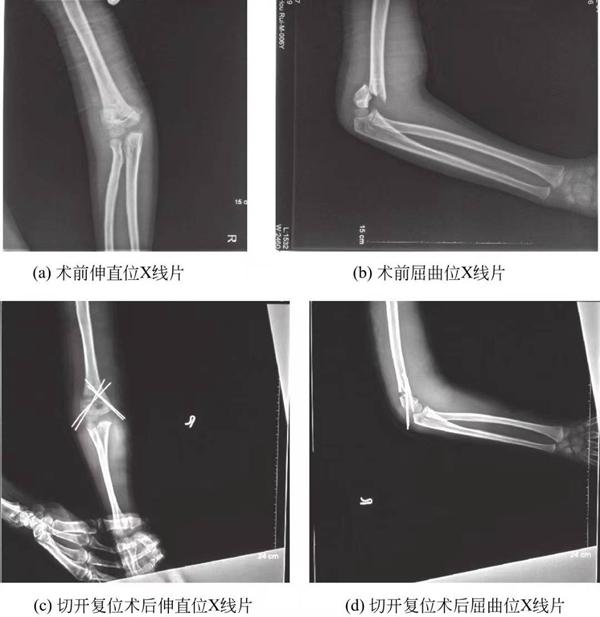
(3) شکستگیهای سوپراکوندیلار نوع III استخوان بازو: تمام شکستگیهای سوپراکوندیلار نوع III استخوان بازو با تثبیت با سیم کیرشنر از راه پوست جااندازی میشوند، که در حال حاضر درمان استاندارد برای شکستگیهای سوپراکوندیلار نوع III است. جااندازی بسته و تثبیت با سیم کیرشنر از راه پوست معمولاً امکانپذیر است، اما اگر فرورفتگی بافت نرم به صورت آناتومیک قابل جااندازی نباشد یا آسیب شریان بازویی وجود داشته باشد، جااندازی باز مورد نیاز است (شکل 2).
شکل 5-3 رادیوگرافی قبل و بعد از عمل شکستگیهای سوپراکوندیلار هومروس
چهار رویکرد جراحی برای جااندازی باز شکستگیهای سوپراکندیلار استخوان بازو وجود دارد: (1) رویکرد آرنج جانبی (شامل رویکرد قدامی-جانبی)؛ (2) رویکرد آرنج داخلی؛ (3) رویکرد ترکیبی آرنج داخلی و خارجی؛ و (4) رویکرد آرنج خلفی.
هر دو روش آرنج جانبی و داخلی مزایای بافت آسیبدیده کمتر و ساختار آناتومیکی ساده را دارند. برش داخلی ایمنتر از برش جانبی است و میتواند از آسیب عصب اولنار جلوگیری کند. عیب آن این است که هیچکدام از آنها نمیتوانند مستقیماً شکستگی سمت مقابل برش را ببینند و فقط میتوان آن را با لمس دست جا انداخت و ثابت کرد که به تکنیک جراحی بالاتری برای اپراتور نیاز دارد. روش آرنج خلفی به دلیل تخریب یکپارچگی عضله سه سر بازو و آسیب بیشتر، بحثبرانگیز بوده است. روش ترکیبی آرنجهای داخلی و خارجی میتواند عیب عدم امکان دیدن مستقیم سطح استخوان طرف مقابل برش را جبران کند. این روش مزایای برشهای آرنج داخلی و خارجی را دارد که برای جااندازی و تثبیت شکستگی مفید است و میتواند طول برش جانبی را کاهش دهد. این روش برای تسکین و فروکش کردن تورم بافت مفید است. اما عیب آن این است که برش جراحی را افزایش میدهد. همچنین بالاتر از روش خلفی است.
عارضه
عوارض شکستگیهای سوپراکندیلار استخوان بازو عبارتند از: (1) آسیب عصبی-عروقی؛ (2) سندرم حاد سپتوم؛ (3) سفتی آرنج؛ (4) میوزیت استخوانی شدن؛ (5) نکروز آواسکولار؛ (6) بدشکلی کوبیتوس واروس؛ (7) بدشکلی کوبیتوس والگوس.
خلاصه کنید
شکستگیهای سوپراکوندیلار استخوان بازو از جمله شایعترین شکستگیها در کودکان هستند. در سالهای اخیر، جااندازی نامناسب شکستگیهای سوپراکوندیلار استخوان بازو توجه مردم را به خود جلب کرده است. در گذشته، کوبیتوس واروس یا کوبیتوس والگوس به جای جااندازی نامناسب، ناشی از توقف رشد صفحه اپیفیز دیستال استخوان بازو در نظر گرفته میشد. اکنون بیشتر شواهد قوی از این امر پشتیبانی میکنند که جااندازی نامناسب شکستگی، عامل مهمی در بدشکلی کوبیتوس واروس است. بنابراین، جااندازی شکستگیهای سوپراکوندیلار استخوان بازو، اصلاح انحراف استخوان اولنار، چرخش افقی و ترمیم ارتفاع دیستال استخوان بازو، نکات کلیدی هستند.
روشهای درمانی زیادی برای شکستگیهای سوپراکندیلار استخوان بازو وجود دارد، مانند جااندازی دستی. تثبیت خارجیبا گچگیری، کشش اولکرانون، تثبیت خارجی با آتل، جااندازی باز و تثبیت داخلی، و جااندازی بسته و تثبیت داخلی. در گذشته، جااندازی با دستکاری و تثبیت خارجی با گچ، درمانهای اصلی بودند که از بین آنها، کوبیتوس واروس در چین تا ۵۰٪ گزارش شده است. در حال حاضر، برای شکستگیهای سوپراکندیلار نوع II و III، تثبیت از طریق پوست با سوزن پس از جااندازی شکستگی به یک روش پذیرفته شده عمومی تبدیل شده است. این روش مزایایی از جمله عدم تخریب خونرسانی و بهبود سریع استخوان را دارد.
همچنین نظرات مختلفی در مورد روش و تعداد بهینه تثبیت با سیم کیرشنر پس از جااندازی بسته شکستگیها وجود دارد. تجربه ویراستار این است که سیمهای کیرشنر باید در حین تثبیت به صورت دو شاخه باشند. هرچه صفحه شکستگی از هم دورتر باشد، پایدارتر است. سیمهای کیرشنر نباید در صفحه شکستگی از هم عبور کنند، در غیر این صورت چرخش کنترل نمیشود و تثبیت ناپایدار خواهد بود. هنگام استفاده از تثبیت با سیم کیرشنر داخلی باید مراقب بود تا از آسیب به عصب اولنار جلوگیری شود. سوزن را در حالت خم آرنج نخ نکنید، آرنج را کمی صاف کنید تا عصب اولنار به عقب حرکت کند، عصب اولنار را با انگشت شست لمس کنید و آن را به عقب فشار دهید و با خیال راحت سیم K را نخ کنید. استفاده از تثبیت داخلی با سیم کیرشنر متقاطع مزایای بالقوهای در بهبود عملکرد پس از عمل، سرعت بهبود شکستگی و سرعت عالی بهبود شکستگی دارد که برای بهبودی زودهنگام پس از عمل مفید است.
زمان ارسال: نوامبر-02-2022