مفهوم تعویض مفصل شانه مصنوعی اولین بار توسط تمیستوکلس گلوک در سال ۱۸۹۱ مطرح شد. مفاصل مصنوعی ذکر شده و طراحی شده با هم شامل لگن، مچ دست و غیره میشوند. اولین عمل جراحی تعویض مفصل شانه در سال ۱۸۹۳ توسط جراح فرانسوی ژول امیل پن در بیمارستان بینالمللی پاریس بر روی یک بیمار ۳۷ ساله مبتلا به سل مفاصل و استخوانها انجام شد. اولین آرتروپلاستی شانه ثبت شده. پروتز توسط دندانپزشک جی. پورتر مایکلز از پاریس ساخته شد و استخوان بازوساقهاز فلز پلاتین ساخته شده و توسط سیم به یک سر لاستیکی پوشیده از پارافین متصل شده بود تا یک ایمپلنت محدود تشکیل دهد. نتایج اولیه بیمار رضایت بخش بود، اما پروتز در نهایت پس از 2 سال به دلیل عودهای متعدد سل برداشته شد. این اولین تلاش انجام شده توسط انسان در تعویض مصنوعی شانه است.
در سال ۱۹۵۱، فردریک کروگر استفاده از یک پروتز شانه با آناتومی قابل توجهتر را گزارش کرد که از ویتامینها ساخته شده و از استخوان بازو در قسمت فوقانی یک جسد قالبگیری شده بود. این پروتز با موفقیت برای درمان یک بیمار جوان مبتلا به استئونکروز سر استخوان بازو مورد استفاده قرار گرفت.
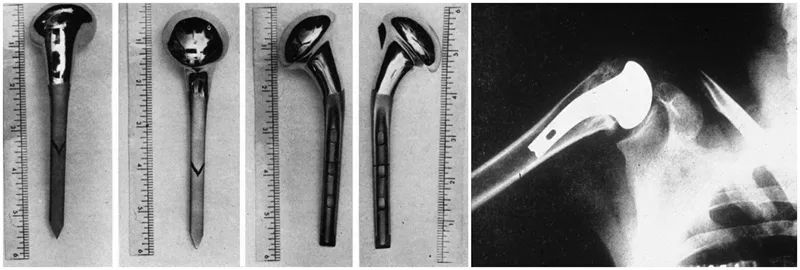
اما تعویض مفصل شانه واقعاً مدرن توسط چارلز نیر، متخصص شانه، طراحی و توسعه داده شد. در سال ۱۹۵۳، نیر برای حل نتایج نامطلوب درمان جراحی شکستگیهای پروگزیمال هومروس، یک پروتز پروگزیمال هومروس آناتومیک برای شکستگیهای سر هومروس توسعه داد که به ترتیب در دو دهه بعد چندین بار بهبود یافت. پروتزهای نسل دوم و سوم را طراحی کرد.
در اوایل دهه ۱۹۷۰، به منظور حل مشکل تعویض شانه در بیماران مبتلا به اختلال شدید عملکرد عضلات گرداننده شانه، مفهوم آرتروپلاستی معکوس شانه (RTSA) ابتدا توسط نیر پیشنهاد شد، اما به دلیل نارسایی اولیه جزء گلنوئید، این مفهوم متعاقباً کنار گذاشته شد. در سال ۱۹۸۵، پاول گرامونت طبق مفهوم پیشنهادی نیر، با جابجایی مرکز چرخش به سمت داخل و خارج، تغییر بازوی گشتاور و تنش عضله دلتوئید، آن را بهبود بخشید و بدین ترتیب مشکل از دست دادن عملکرد عضلات گرداننده شانه را به طور کامل حل کرد.
اصول طراحی پروتز ترانس شولدر
آرتروپلاستی معکوس شانه (RTSA) رابطه آناتومیکی شانه طبیعی را معکوس میکند تا پایداری شانه را بازیابی کند. RTSA با محدب کردن سمت گلنوئید و مقعر کردن سمت سر استخوان بازو، یک تکیهگاه و مرکز چرخش (CoR) ایجاد میکند. عملکرد بیومکانیکی این تکیهگاه جلوگیری از حرکت سر استخوان بازو به سمت بالا هنگام انقباض عضله دلتوئید برای دور کردن بازو است. ویژگی RTSA این است که مرکز چرخش مفصل شانه مصنوعی و موقعیت سر استخوان بازو نسبت به شانه طبیعی به سمت داخل و پایین جابجا میشوند. طرحهای مختلف پروتز RTSA متفاوت هستند. سر استخوان بازو 25 تا 40 میلیمتر به پایین و 5 تا 20 میلیمتر به سمت داخل جابجا میشود.
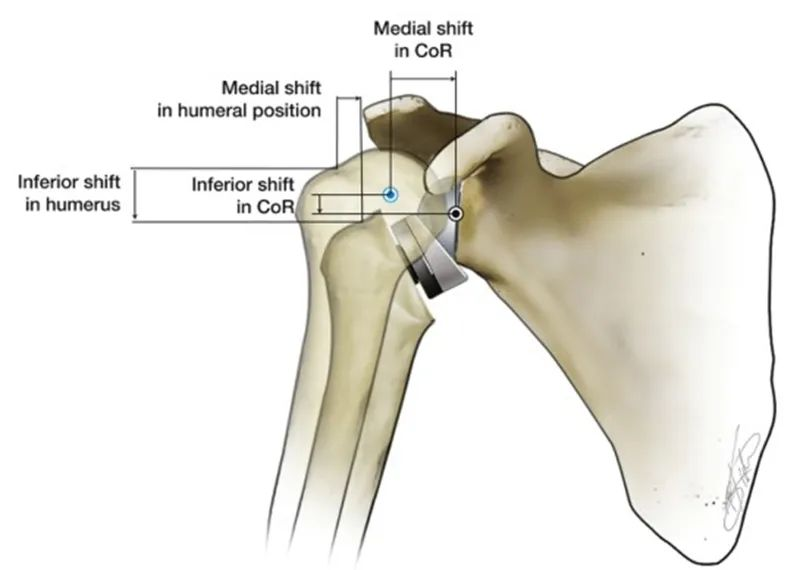
در مقایسه با مفصل شانه طبیعی بدن انسان، یک مزیت آشکار CoR با جابجایی داخلی این است که بازوی گشتاور دور کردن دلتوئید از 10 میلیمتر به 30 میلیمتر افزایش مییابد که باعث بهبود راندمان دور کردن دلتوئید میشود و نیروی عضلانی کمتری میتواند تولید شود. گشتاور یکسان است و این ویژگی همچنین باعث میشود دور کردن سر استخوان بازو دیگر به طور کامل به عملکرد فرورفتگی روتاتور کاف کامل وابسته نباشد.
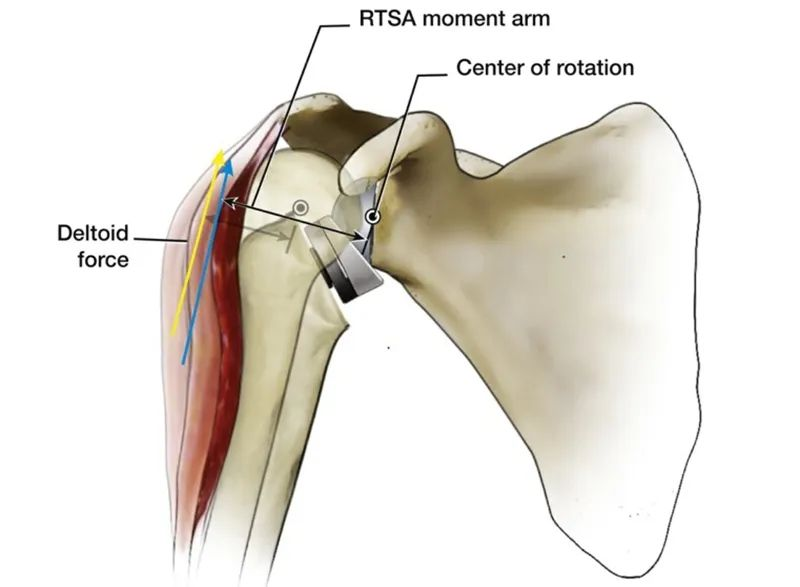
این طراحی و بیومکانیک RTSA است و ممکن است کمی کسل کننده و فهم آن دشوار باشد. آیا راه ساده تری برای فهم آن وجود دارد؟ پاسخ مثبت است.
مورد اول، طراحی RTSA است. با دقت در ویژگیهای هر مفصل بدن انسان، میتوانیم برخی قوانین را پیدا کنیم. مفاصل انسان را میتوان تقریباً به دو دسته تقسیم کرد. یکی مفاصل نزدیک تنه مانند شانهها و لگن است که انتهای پروگزیمال آن "کاسه" و انتهای دیستال آن "گوی" است.
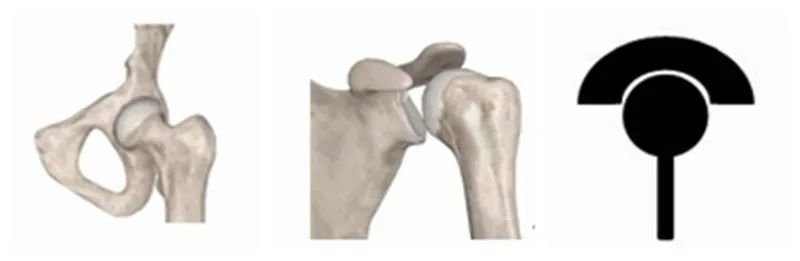
نوع دیگر مفاصل دیستال مانندزانوهاو آرنجها، که انتهای پروگزیمال آن «گوی» و انتهای دیستال آن «فنجان» است.
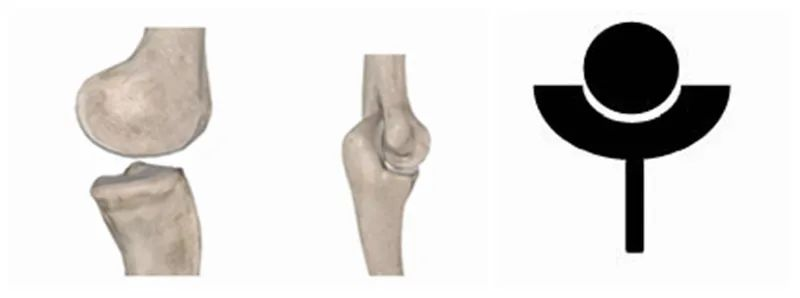
طرحی که پیشگامان پزشکی هنگام طراحی پروتزهای مصنوعی مفصل شانه در روزهای اولیه اتخاذ کردند، بازسازی ساختار آناتومیکی شانه طبیعی تا حد امکان بود، بنابراین تمام طرحها با انتهای پروگزیمال به عنوان "فنجان" و انتهای دیستال به عنوان "گوی" طراحی میشدند. برخی از محققان حتی عمداً "فنجان" را بزرگتر و عمیقتر طراحی کردند تا پایداری مفصل را افزایش دهند، مشابه مفصل انسان.مفصل راناما بعداً ثابت شد که افزایش پایداری در واقع میزان شکست را افزایش میدهد، بنابراین این طرح به سرعت پذیرفته شد. تسلیم شوید. از سوی دیگر، RTSA ویژگیهای آناتومیکی شانه طبیعی را معکوس میکند، "گوی" و "کاسه" را معکوس میکند و مفصل "ران" اصلی را بیشتر شبیه "آرنج" یا "زانو" میکند. این تغییر اساسی سرانجام بسیاری از مشکلات و شبهات مربوط به تعویض مصنوعی شانه را حل کرد و در بسیاری از موارد، اثربخشی بلندمدت و کوتاهمدت آن به طور قابل توجهی بهبود یافته است.
به همین ترتیب، طراحی RTSA مرکز چرخش را تغییر میدهد تا امکان افزایش راندمان دور کردن دلتوئید را فراهم کند، که این نیز ممکن است مبهم به نظر برسد. و اگر مفصل شانه خود را با یک الاکلنگ مقایسه کنیم، درک آن آسان است. همانطور که در شکل زیر نشان داده شده است، با اعمال گشتاور یکسان در جهت A (نیروی انقباض دلتوئید)، اگر تکیهگاه و موقعیت شروع تغییر کنند، واضح است که گشتاور بزرگتری (نیروی دور کردن بازو) میتواند در جهت B ایجاد شود.
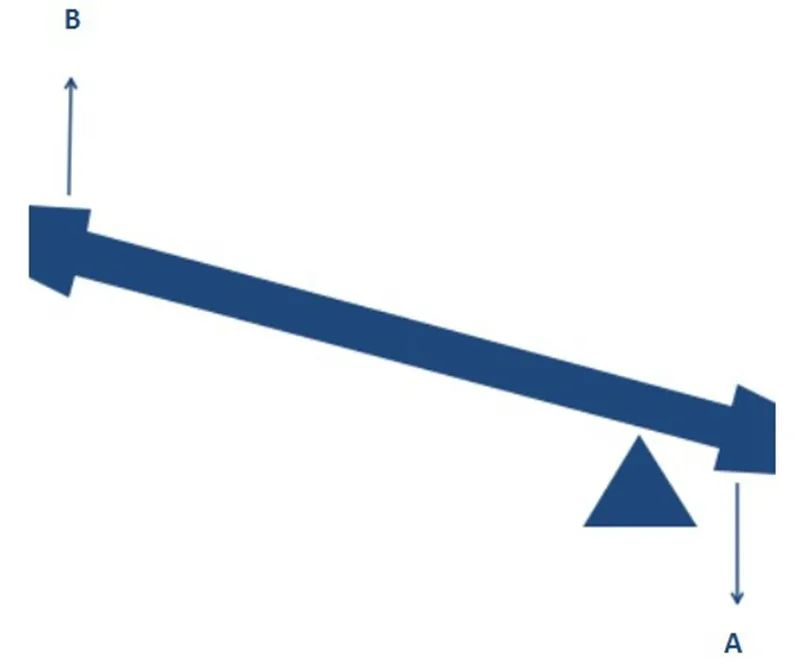

تغییر در مرکز چرخش RTSA نیز اثر مشابهی دارد و به شانهی بیثبات اجازه میدهد تا بدون فرورفتگی عضلات گردانندهی شانه، ابداکشن را آغاز کند. همانطور که ارشمیدس گفت: یک تکیهگاه به من بدهید، میتوانم تمام زمین را حرکت دهم!
موارد مصرف و منع مصرف RTSA
اندیکاسیون کلاسیک برای RTSA، آرتروپاتی پارگی روتاتور کاف (CTA) است، یک پارگی بزرگ روتاتور کاف همراه با آرتروز که معمولاً با جابجایی رو به بالای سر استخوان بازو مشخص میشود و منجر به تغییرات دژنراتیو مداوم در گلنوئید، آکرومیون و سر استخوان بازو میشود. جابجایی رو به بالای سر استخوان بازو ناشی از یک زوج نیروی نامتعادل تحت عمل عضله دلتوئید پس از اختلال عملکرد روتاتور کاف است. CTA در زنان مسنتر شایعتر است، که در آن ممکن است یک "فلج کاذب" کلاسیک رخ دهد.
استفاده از آرتروپلاستی شانه، به ویژه آرتروپلاستی با جراحی باز (RTSA)، طی دو دهه گذشته به طور قابل توجهی افزایش یافته است. بر اساس نتایج موفقیتآمیز اولیه کاربرد RTSA، توسعه مداوم تکنیک جراحی و کاربرد ماهرانه این تکنیک، موارد کاربرد اولیه محدودتر برای RTSA گسترش یافته است و بنابراین، اکثر اعمال جراحی آرتروپلاستی شانه که در حال حاضر انجام میشوند، RTSA هستند.
برای مثال، آرتروپلاستی کامل شانه آناتومیک (ATSA) در گذشته انتخاب ارجح برای آرتروز شانه بدون پارگی روتاتور کاف بود، اما در سالهای اخیر، به نظر میرسد تعداد افرادی که این دیدگاه را دارند به تدریج در حال کاهش است. جنبههای زیر وجود دارد. دلایلی منجر به این روند شده است. اول، تا 10٪ از بیمارانی که ATSA دریافت میکنند، از قبل پارگی روتاتور کاف دارند. دوم، در برخی موارد، یکپارچگی "ساختاری" "عملکرد" روتاتور کاف کامل نیست، به خصوص در برخی از بیماران مسن. در نهایت، حتی اگر روتاتور کاف در زمان جراحی سالم باشد، دژنراسیون روتاتور کاف با افزایش سن، به ویژه پس از انجام ATSA، رخ میدهد و در واقع عدم قطعیت زیادی در مورد عملکرد روتاتور کاف وجود دارد. این پدیده معمولاً در بیماران مسن بالای 70 سال رخ میدهد. بنابراین، جراحان بیشتری هنگام مواجهه با آرتروز خالص شانه، RTSA را انتخاب کردند. این وضعیت منجر به تفکر جدیدی شده است که RTSA همچنین ممکن است اولین انتخاب برای بیماران مبتلا به آرتروز با روتاتور کاف سالم باشد که صرفاً بر اساس سن است.
به طور مشابه، در گذشته، برای پارگیهای عظیم و جبرانناپذیر روتاتور کاف (MRCT) بدون آرتروز، روشهای جایگزین شامل رفع فشار سابآکرومیال، بازسازی جزئی روتاتور کاف، روش چینی و بازسازی کپسول مفصلی فوقانی بود. میزان موفقیت متفاوت است. بر اساس مهارت و کاربرد موفقیتآمیز RTSA در موقعیتهای مختلف، اخیراً تعداد بیشتری از اپراتورها RTSA را در مواجهه با MRCT ساده امتحان کردهاند و بسیار موفق بوده است، با میزان بقای 10 ساله کاشت بیش از 90٪.
به طور خلاصه، علاوه بر CTA، موارد کاربرد گسترده فعلی برای RTSA شامل پارگیهای بزرگ و جبرانناپذیر روتاتور کاف بدون استئوآرتروپاتی التهابی، تومورها، شکستگیهای حاد، آرتریت پس از سانحه، نقصهای استخوانی یا مفاصل استخوانی به شدت تغییر شکل یافته، التهاب و دررفتگیهای مکرر شانه است.
موارد منع کمی برای RTSA وجود دارد. به جز موارد منع کلی تعویض مفصل مصنوعی مانند عفونت، عدم عملکرد عضله دلتوئید یک منع مطلق برای RTSA است. علاوه بر این، برای شکستگیهای پروگزیمال هومروس، شکستگیهای باز و آسیبهای شبکه بازویی نیز باید به عنوان موارد منع در نظر گرفته شوند، در حالی که آسیبهای جدا شده عصب زیر بغل باید به عنوان موارد منع نسبی در نظر گرفته شوند.
مراقبتهای پس از عمل و توانبخشی
اصول توانبخشی پس از عمل:
اشتیاق بیماران را برای توانبخشی بسیج کنید و انتظارات معقولی برای بیماران ایجاد کنید.
درد و التهاب را کاهش میدهد و از ساختارهای در حال بهبود محافظت میکند، اما عضله ساب اسکاپولاریس معمولاً نیازی به محافظت ندارد.
دررفتگی قدامی مفصل شانه احتمالاً در موقعیتهای انتهایی باز شدن بیش از حد، نزدیک شدن و چرخش داخلی، یا دور شدن و چرخش خارجی رخ میدهد. بنابراین، باید از حرکاتی مانند دست زدن به پشت به مدت ۴ تا ۶ هفته پس از عمل خودداری شود. این موقعیتها خطر دررفتگی را دارند.
پس از ۴ تا ۶ هفته، هنوز لازم است قبل از شروع حرکات و موقعیتهای فوق، با جراح خود مشورت کرده و از او اجازه بگیرید.
تمرینات توانبخشی پس از عمل باید ابتدا بدون تحمل وزن و سپس با تحمل وزن، ابتدا بدون مقاومت و سپس با مقاومت، ابتدا به صورت غیرفعال و سپس فعال انجام شود.
در حال حاضر، هیچ استاندارد توانبخشی دقیق و یکسانی وجود ندارد و تفاوتهای زیادی در برنامههای محققان مختلف وجود دارد.
استراتژی فعالیتهای روزمره زندگی بیمار (ADL) (0-6 هفته):
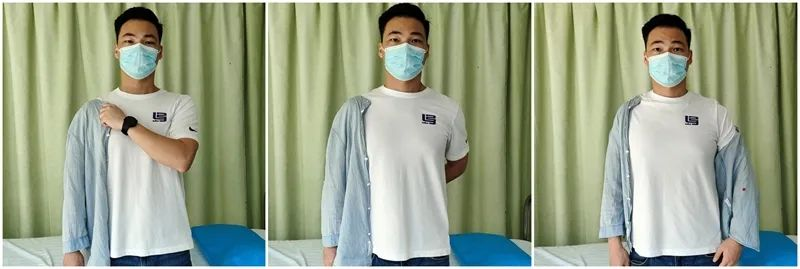
پانسمان
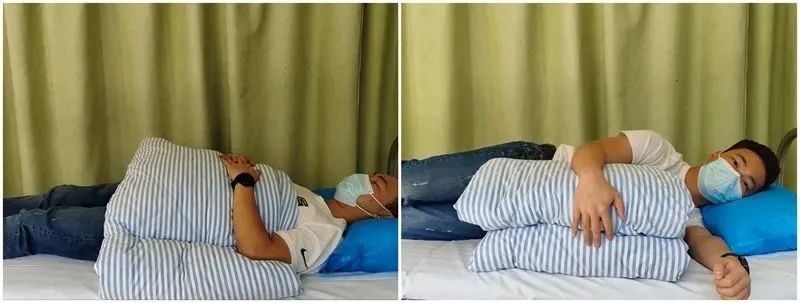
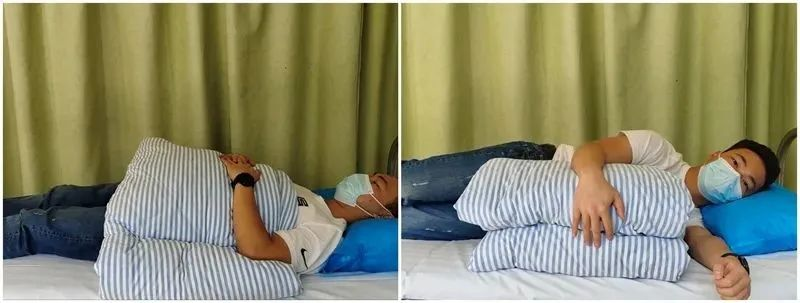
خواب
استراتژی ورزش روزانه (0-6 هفته):
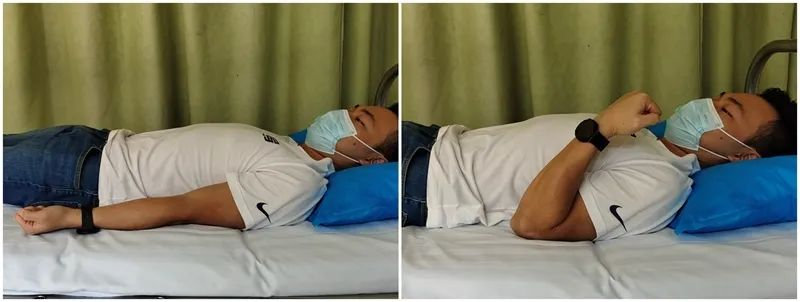
خم کردن فعال آرنج
خم شدن غیرفعال شانه
Sichuan Chenanhui Techonology Co.,Ltd.
واتساپ: +8618227212857
زمان ارسال: ۲۱ نوامبر ۲۰۲۲










