رویکرد سوپراپاتلار یک رویکرد جراحی اصلاحشده برای نیل داخل استخوانی تیبیا در موقعیت زانوی نیمه باز است. انجام نیل داخل استخوانی تیبیا از طریق رویکرد سوپراپاتلار در موقعیت هالوکس والگوس، مزایا و معایب زیادی دارد. برخی از جراحان به استفاده از SPN برای درمان تمام شکستگیهای تیبیا به جز شکستگیهای خارج مفصلی ۱/۳ پروگزیمال تیبیا عادت دارند.
علائم SPN عبارتند از:
۱. شکستگیهای خرد شده یا قطعهای ساقه استخوان تیبیا. ۲؛
۲. شکستگیهای متافیز دیستال تیبیا؛
۳. شکستگی لگن یا زانو با محدودیت خم شدن از قبل موجود (مثلاً، مفصل یا جوش خوردگی دژنراتیو لگن، آرتروز زانو) یا عدم توانایی خم کردن زانو یا لگن (مثلاً، دررفتگی خلفی لگن، شکستگی استخوان ران همان طرف)؛
۴. شکستگی استخوان درشت نی همراه با آسیب پوستی در محل تاندون اینفرا پاتلار؛
۵. شکستگی تیبیا در بیماری که تیبیای او بیش از حد بلند است (وقتی طول تیبیا از طول سه پایهای که فلوروسکوپی از آن عبور میکند بیشتر شود، اغلب مشاهده انتهای پروگزیمال تیبیا در فلوروسکوپی دشوار است).
مزیت تکنیک میخ داخل استخوانی تیبیا در حالت نیمه باز زانو برای درمان دیافیز میانی تیبیا و شکستگیهای دیستال تیبیا، سادگی جابجایی و سهولت فلوروسکوپی است. این رویکرد امکان پشتیبانی عالی از تمام طول تیبیا و جااندازی آسان ساژیتال شکستگی را بدون نیاز به دستکاری فراهم میکند (شکلهای ۱، ۲). این امر نیاز به یک دستیار آموزش دیده برای کمک به تکنیک میخ داخل استخوانی را از بین میبرد.
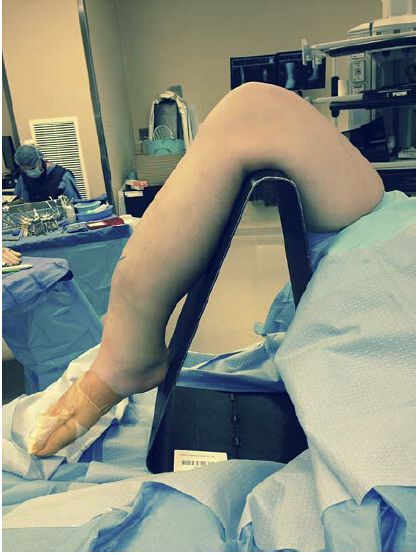
شکل ۱: موقعیت معمول برای تکنیک میخ داخل استخوانی برای رویکرد زیر کشکک: زانو در حالت خم شده روی یک سه پایه قابل نفوذ با فلوروسکوپی قرار دارد. با این حال، این موقعیت میتواند تراز نامناسب بلوک شکستگی را تشدید کند و نیاز به تکنیکهای جااندازی اضافی برای جااندازی شکستگی دارد.
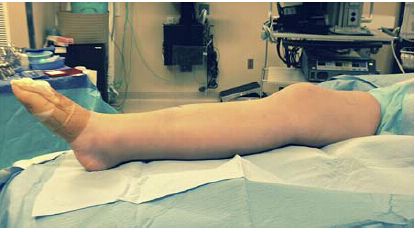
شکل ۲: در مقابل، قرار گرفتن زانو در حالت کشیده روی سطح شیبدار فومی، تراز کردن بلوک شکستگی و دستکاریهای بعدی را تسهیل میکند.
تکنیکهای جراحی
تخت/وضعیت بیمار در وضعیت خوابیده به پشت روی تخت فلوروسکوپی دراز میکشد. کشش اندام تحتانی ممکن است انجام شود، اما ضروری نیست. تخت عروقی برای میخ داخل استخوانی تیبیا با رویکرد سوپراپاتلار مناسب است، اما ضروری نیست. با این حال، اکثر تختهای تنظیم شکستگی یا تختهای فلوروسکوپی توصیه نمیشوند زیرا برای میخ داخل استخوانی تیبیا با رویکرد سوپراپاتلار مناسب نیستند.
قرار دادن پد روی ران همان طرف به نگه داشتن اندام تحتانی در موقعیت چرخش خارجی کمک میکند. سپس از یک رمپ فومی استریل برای بالا بردن اندام آسیبدیده نسبت به سمت مقابل برای فلوروسکوپی خلفی-جانبی استفاده میشود و وضعیت خمیدگی ران و زانو نیز به هدایت پین و قرار دادن میخ داخل استخوانی کمک میکند. زاویه خم شدن بهینه زانو هنوز مورد بحث است، بلتران و همکارانش خم شدن زانو به میزان ۱۰ درجه و کوبیاک خم شدن زانو به میزان ۳۰ درجه را پیشنهاد میکنند. اکثر محققان موافقند که زوایای خم شدن زانو در این محدوده قابل قبول است.
با این حال، ایستمن و همکارانش دریافتند که با افزایش تدریجی زاویه خم شدن زانو از 10 درجه به 50 درجه، تأثیر استخوان ران بر نفوذ پوستی ابزار کاهش مییابد. بنابراین، زاویه خم شدن بیشتر زانو به انتخاب موقعیت صحیح ورود میخ داخل استخوانی و اصلاح بدشکلیهای زاویهای در صفحه ساژیتال کمک خواهد کرد.
فلوروسکوپی
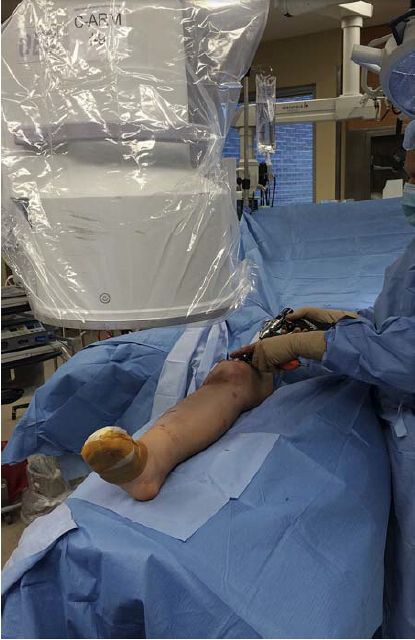
دستگاه C-arm باید در طرف مقابل میز نسبت به اندام آسیبدیده قرار گیرد و اگر جراح در سمت زانوی آسیبدیده ایستاده باشد، مانیتور باید در بالای دستگاه C-arm و نزدیک آن باشد. این امر به جراح و رادیولوژیست اجازه میدهد تا به راحتی مانیتور را مشاهده کنند، مگر زمانی که قرار است یک میخ قفلشونده دیستال وارد شود. اگرچه اجباری نیست، نویسندگان توصیه میکنند که هنگام قرار دادن پیچ قفلشونده میانی، C-arm به همان سمت و جراح به سمت مقابل منتقل شود. به عنوان یک روش جایگزین، دستگاه C-arm باید در سمت آسیبدیده قرار گیرد در حالی که جراح عمل را در سمت مقابل انجام میدهد (شکل 3). این روشی است که معمولاً توسط نویسندگان استفاده میشود زیرا از نیاز جراح به تغییر مکان از سمت میانی به سمت جانبی هنگام فرو بردن میخ قفلشونده دیستال جلوگیری میکند.
شکل ۳: جراح در سمت مخالف تیبیای آسیبدیده ایستاده است تا پیچ قفل داخلی به راحتی هدایت شود. نمایشگر در مقابل جراح، در سر بازوی C شکل قرار دارد.
تمام نماهای فلوروسکوپی قدامی-خلفی و داخلی-جانبی بدون حرکت دادن اندام آسیبدیده گرفته میشوند. این امر از جابجایی محل شکستگی که قبل از تثبیت کامل شکستگی، دوباره تنظیم شده است، جلوگیری میکند. علاوه بر این، تصاویر تمام طول تیبیا را میتوان بدون کج کردن بازوی C شکل با روشی که در بالا توضیح داده شد، به دست آورد.
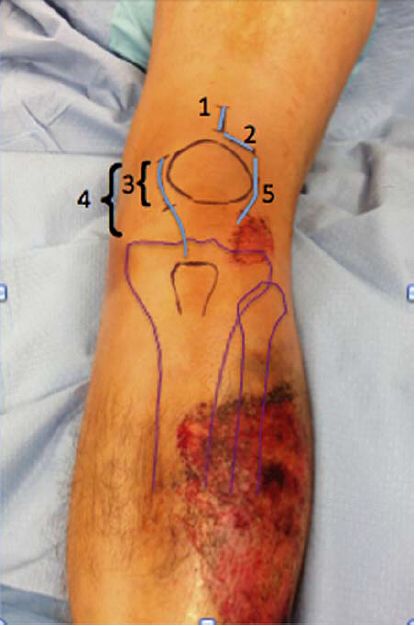
برش پوستی، هم برشهای محدود و هم برشهای به درستی گسترشیافته مناسب هستند. رویکرد سوپراپاتلار از راه پوست برای میخ داخل استخوانی مبتنی بر استفاده از یک برش ۳ سانتیمتری برای فرو کردن میخ است. اکثر این برشهای جراحی طولی هستند، اما همانطور که دکتر موراندی توصیه کرده است، میتوانند عرضی نیز باشند و برش گسترشیافتهای که دکتر تورنتا و دیگران استفاده میکنند، در بیمارانی با نیمهدررفتگی ترکیبی کشکک زانو که رویکرد عمدتاً داخلی یا خارجی پاراپاتلار دارند، نشان داده شده است. شکل ۴ برشهای مختلف را نشان میدهد.
شکل ۴: تصویر رویکردهای مختلف برش جراحی. ۱- رویکرد رباط ترانس پاتلار سوپراپاتلار؛ ۲- رویکرد رباط پاراپاتلار؛ ۳- رویکرد رباط پاراپاتلار با برش محدود داخلی؛ ۴- رویکرد رباط پاراپاتلار با برش طولانی داخلی؛ ۵- رویکرد رباط پاراپاتلار خارجی. رویکرد دسترسی عمیق به رباط پاراپاتلار میتواند از طریق مفصل یا خارج از بورس مفصلی باشد.
نوردهی عمیق
رویکرد سوپراپاتلار از راه پوست، عمدتاً با جدا کردن طولی تاندون چهارسر ران انجام میشود تا شکاف بتواند محل عبور ابزارهایی مانند میخهای داخل استخوانی را فراهم کند. رویکرد رباط پاراپاتلار، که از کنار عضله چهارسر ران عبور میکند، ممکن است برای تکنیک میخ داخل استخوانی تیبیا نیز مناسب باشد. یک سوزن تروکار کند و کانول با دقت از مفصل پاتلوفمورال عبور داده میشوند، روشی که در درجه اول نقطه ورود قدامی-فوقانی میخ داخل استخوانی تیبیا را با استفاده از تروکار فمورال هدایت میکند. پس از قرارگیری صحیح تروکار، باید در جای خود محکم شود تا از آسیب به غضروف مفصلی زانو جلوگیری شود.
میتوان از روش برش بزرگ ترانس لیگامنتی همراه با برش پوستی پاراپاتلار با کشش بیش از حد، چه با رویکرد داخلی و چه با رویکرد جانبی، استفاده کرد. اگرچه برخی از جراحان در حین عمل، بورس را دست نخورده نگه نمیدارند، کوبیاک و همکارانش معتقدند که بورس باید دست نخورده حفظ شود و ساختارهای خارج مفصلی باید به اندازه کافی در معرض دید قرار گیرند. از لحاظ تئوری، این روش محافظت عالی از مفصل زانو را فراهم میکند و از آسیبهایی مانند عفونت زانو جلوگیری میکند.
رویکردی که در بالا توضیح داده شد، شامل نیمه دررفتگی کشکک زانو نیز میشود که فشار تماسی روی سطوح مفصلی را تا حدی کاهش میدهد. هنگامی که ارزیابی مفصل پاتلوفمورال با حفره مفصلی کوچک و دستگاه بازکننده زانو با محدودیت قابل توجه دشوار است، نویسندگان توصیه میکنند که کشکک زانو میتواند با جداسازی رباط، نیمه دررفتگی پیدا کند. از سوی دیگر، برش عرضی میانی از آسیب به رباطهای نگهدارنده جلوگیری میکند، اما انجام ترمیم موفقیتآمیز آسیب زانو دشوار است.
نقطه ورود سوزن SPN همانند روش اینفرا پاتلار است. فلوروسکوپی قدامی و جانبی در حین وارد کردن سوزن، صحت نقطه ورود سوزن را تضمین میکند. جراح باید اطمینان حاصل کند که سوزن راهنما خیلی به عقب و داخل پروگزیمال تیبیا فرو نرفته باشد. اگر خیلی عمیق به عقب فرو رفته باشد، باید با کمک یک میخ مسدودکننده تحت فلوروسکوپی کرونال خلفی، موقعیت آن تغییر کند. علاوه بر این، ایستمن و همکارانش معتقدند که سوراخ کردن پین ورودی در حالت خمیدگی شدید زانو به تغییر موقعیت بعدی شکستگی در حالت بیش از حد باز شده کمک میکند.
ابزارهای کاهش
ابزارهای کاربردی برای جااندازی شامل فورسپسهای جااندازی نقطهای در اندازههای مختلف، بالابرهای فمور، دستگاههای تثبیت خارجی و تثبیتکنندههای داخلی برای تثبیت قطعات کوچک شکستگی با یک صفحه قشری واحد است. میخهای مسدودکننده نیز میتوانند برای فرآیند جااندازی ذکر شده در بالا استفاده شوند. چکشهای جااندازی برای اصلاح زاویه ساژیتال و ناهنجاریهای جابجایی عرضی استفاده میشوند.
ایمپلنتها
بسیاری از تولیدکنندگان تثبیتکنندههای داخلی ارتوپدی، سیستمهای ابزار دقیق را برای هدایت قرارگیری استاندارد میخهای داخل استخوانی تیبیا توسعه دادهاند. این سیستم شامل یک بازوی موقعیتیابی کشیده، یک دستگاه اندازهگیری طول پین هدایتشده و یک منبسطکنندهی داخل استخوانی است. بسیار مهم است که تروکار و پینهای تروکار کند، دسترسی میخ داخل استخوانی را به خوبی محافظت کنند. جراح باید موقعیت کانول را مجدداً تأیید کند تا آسیبی به مفصل کشککی-رانی یا ساختارهای اطراف مفصلی به دلیل نزدیکی بیش از حد به دستگاه محرک ایجاد نشود.
پیچهای قفلکننده
جراح باید اطمینان حاصل کند که تعداد کافی پیچ قفل کننده برای حفظ جااندازی رضایتبخش وارد شده است. تثبیت قطعات کوچک شکستگی (پروگزیمال یا دیستال) با ۳ یا بیشتر پیچ قفل کننده بین قطعات شکستگی مجاور، یا فقط با پیچهای زاویه ثابت انجام میشود. رویکرد سوپراپاتلار به تکنیک میخ داخل استخوانی تیبیا از نظر تکنیک پیچاندن مشابه رویکرد اینفراپتلار است. پیچهای قفل کننده تحت فلوروسکوپی با دقت بیشتری رانده میشوند.
بسته شدن زخم
ساکشن با یک پوشش بیرونی مناسب در طول دیلاتاسیون، قطعات استخوانی آزاد را خارج میکند. همه زخمها باید کاملاً شسته شوند، به خصوص محل جراحی زانو. سپس لایه تاندون یا رباط چهارسر ران و بخیه محل پارگی بسته میشوند و به دنبال آن درم و پوست بسته میشوند.
برداشتن میخ داخل استخوانی
اینکه آیا میتوان یک میخ داخل استخوانی تیبیا را که از طریق رویکرد سوپراپاتلار وارد شده است، از طریق یک رویکرد جراحی متفاوت خارج کرد، همچنان بحثبرانگیز است. رایجترین رویکرد، رویکرد ترانسآرتیکولار سوپراپاتلار برای خارج کردن میخ داخل استخوانی است. در این تکنیک، میخ با استفاده از یک مته توخالی ۵.۵ میلیمتری و عبور از کانال میخ داخل استخوانی سوپراپاتلار، نمایان میشود. سپس ابزار خارج کردن میخ از طریق کانال وارد میشود، اما این مانور میتواند دشوار باشد. رویکردهای پاراپاتلار و اینفراپاتلار روشهای جایگزین برای خارج کردن میخهای داخل استخوانی هستند.
خطرات خطرات جراحی روش سوپراپاتلار در تکنیک میخ داخل استخوانی تیبیا شامل آسیب پزشکی به غضروف پاتلا و تالوس استخوان ران، آسیب پزشکی به سایر ساختارهای داخل مفصلی، عفونت مفصل و بقایای داخل مفصلی است. با این حال، گزارشهای موردی بالینی مرتبط وجود ندارد. بیماران مبتلا به کندرومالاسی بیشتر مستعد آسیبهای غضروفی ناشی از دارو هستند. آسیب پزشکی به ساختارهای سطح مفصلی پاتلا و ران، نگرانی عمده جراحانی است که از این روش جراحی، به ویژه روش ترانس آرتیکولار، استفاده میکنند.
تا به امروز، هیچ شواهد بالینی آماری در مورد مزایا و معایب تکنیک میخ داخل استخوانی تیبیا با کشش نیمه وجود ندارد.
زمان ارسال: ۲۳ اکتبر ۲۰۲۳